Губернатор и Правительство / Сообщения пресс-службы
Губернатор поздравил хлеборобов: «Благодаря трудолюбию наших аграриев в Ульяновской области уборочная кампания идет достаточно высокими темпами. Только неделю назад мы дали старт уборочным работам, и вот сегодня такой результат. Это говорит о том, что урожай с полей нашей Родины убирает команда профессионалов на новой технике с применением современных технологий. Хочу пожелать вам высоких урожаев и благоприятных погодных условий», — заключил Сергей Морозов.
По словам зампредседателя Правительства – Министра АПК и развития сельских территорий Михаила Семёнкина, на 29 июля у сельхозтоваропроизводителей региона есть первые достижения – аграрии Мелекесского района намолотили 100 тысяч тонн зерна. «Уверен, что следующий знаковый показатель не за горами. Всего зерновые и зернобобовые культуры уже убраны с 129856 га или 20,1%. За день убрано 20264 га, для сравнения в 2017 году на аналогичной площади валовый сбор составил на 117243 тонны меньше», – сообщил Михаил Семёнкин.
Так, озимая пшеница в регионе убрана на площади 118734 га, или 41,2% от плана. Валовой сбор составил 481736 тонн, при средней урожайности 40,6 ц/га. В 2017 году на аналогичной площади при урожайности 35,4 ц/га, валовый сбор был 380508 тонн, что на 101228 тонн меньше. Технические культуры убраны с 1664 га или 0,6% от плана.
По словам директора СПК имени Н.К. Крупской Сергея Гусева, Мелекесский район намолотил уже 105 тысяч тонн. «Одна четвертая часть от общего объема зерна – заслуга нашего сельскохозяйственного производственного кооператива. Сейчас убираем озимую пшеницу с урожайностью 73,7 ц/га, пару дней назад завершили уборку гороха с 620 га. После уборки озимой пшеницы начнём убирать овёс и ячмень», — пояснил руководитель.
Губернатор Сергей Морозов поздравил руководителя СПК имени Н.К. Крупской, которого наградили дипломом за лучшую сельскохозяйственную организацию по темпам уборки 2020 года, и комбайнера Дениса Лагутина, ставшего лучшим механизатором. Также глава региона поблагодарил передовиков ООО «Магма ХД» Сурского района, ООО «Агронива» Старомайнского района, ООО «Рассвет» Цильнинского района за достигнутые высокие показатели по промежуточным итогам уборочной.
Для справки
В ходе подведения промежуточных итогов уборочной кампании 2020 года, были также отмечены следующие хозяйства:
1. КФХ Милюткиной В.В. Кузоватовского района — намолочено 2074 тонны при урожайности зерновых культур 47,4%. Убрано 437 га или 39%.
2. ИП Козлова А.В. Майнского района — намолот составил 542 тонны при урожайности зерновых культур 49,3 ц/га. Убрано 110 га (10,9%).
3. В ООО «СПП «Наша Родина» Николаевского района — 882 га или 17% от плана. Намолот — 2700 тонн при урожайности зерновых культур 34,9 ц/га.
4. У ООО «Агростандарт» Новоспасского района убранная площадь составляет 941 га или 71%, намолот — 4943 тонны при урожайности зерновых культур 52,2 ц/га.
5. В АО «Агрофирма «Заря» Павловского района убранная площадь — 720 га или 28,1% от плана. Намолот — 2232 тонны при урожайности зерновых культур 31 ц/га.
6. У СПК «Победа» Радищевского района убранная площадь составила 1198 га или 55% от плана. Намолот — 6223 тонны при урожайности зерновых 52 ц/га.
Намолот — 6223 тонны при урожайности зерновых 52 ц/га.
7. В ООО «Агронива» Старомайнского района убранная площадь — 500 га или 17,3% от плана. Намолот — 3250 тонн, при урожайности зерновых 65 ц/га.
8. У ООО «Магма ХД» Сурского района убранная площадь составляет 2995 га или 18,6% от плана. Намолот — 15119 тонн при урожайности зерновых 50,5 ц/га.
9. В Цильнинском районе у ООО «Рассвет» убранная площадь — 400 га или 22% от плана, намолот — 2800 тонн при урожайности зерновых культур 70 ц/га.
10. В Чердаклинском районе у ООО «Оптима Агро» убранная площадь составляет 1785 га или 39% от плана. Намолот — 9818 тонн при урожайности зерновых культур 55 ц/га.
Незаконные туристические «дома-лодки» убраны с пляжа на Колке / Статья
По состоянию на 10 утра одна из лодок уже была увезена, велись работы по погрузке второго домика для дальнейшего вывоза. Таким образом, пляж освобожден, как того требовала Государственная служба среды.
Ранее сообщалось, что Государственная служба среды начала административное делопроизводство в связи с незаконным размещением туристических мест для ночлега на Колке. Государственная служба окружающей среды (VVD) призывает туристов не обращаться к услугам предпринимателей, которые нелегально разместили в охраняемой природной зоне на Колкском пляже в Талсинском крае две перестроенных под места для ночлега лодки.
Государственная служба окружающей среды (VVD) призывает туристов не обращаться к услугам предпринимателей, которые нелегально разместили в охраняемой природной зоне на Колкском пляже в Талсинском крае две перестроенных под места для ночлега лодки.
Эти домики предлагаются путешетсвенникам через международные порталы объявлений о резервировании гостевых домов и квартир Booking.com и airbnb.com под названием Baltic Maldives,
Нарушителю который затеял такой бизнес в охраняемой законом береговой зоне, был дан срок до 17 августа, чтобы он переместил свои сооружения в разрешенное место. В противном случае домики увезут принудительно, а с виновника взыщут издержки.
Домики-лодки инспекторы VVD обнаружили на Колке еще в июле. Они пришли к выводу, что изначально лодки предназначались для промыслового лова рыбы в море, но затем их переделали. Рыбачить с таких лодок вероятнее всего, уже нереально.
В приморской береговой зоне запрещено без разрешения размещать любые конструкции, временные или постоянные строения, исключение делается только для элементов благоустройства пляжа (скамьи, урны). Против предпринимателей, которые притащили лодки на берег, теперь ведется дело об административном правонарушении.
Против предпринимателей, которые притащили лодки на берег, теперь ведется дело об административном правонарушении.
Пожалуйста, выделите в тексте соответствующий фрагмент и нажмите Ctrl+Enter.
Пожалуйста, выделите в тексте соответствующий фрагмент и нажмите Сообщить об ошибке.
Сообщить об ошибке
по моей инициативе из школьных программ убраны все националисты
https://spring96.org/ru/news/18707 2007 2007-10-12T17:17:00+0300 2007-10-12T17:17:00+0300 1970-01-01T03:00:00+0300 ru
«По моей инициативе из школьных программ были убраны все националисты, так называемые писатели. Национализм — страшное зло, и вы в ?оссии знаете это больше, чем кто либо», — заявил глава государства.
«Кроме того, мы вернули в программы то, что было в свое время выброшено — Толстой, Достоевский, Пушкин, Лермонтов. ?усский язык — это наш с вами язык. Наверное, белорусы что-то привнесли в этот язык, так почему мы должны отказаться от русского языка», — сказал Александр Лукашенко.
?анее, в Администрации президента предложили «предельно минимизировать содержание монографических тем, посвященных творчеству Н.Гилевича, Г.Бородулина (до двух-трех стихотворений)» и «исключить из списков литературы для изучения и внеклассного чтения произведения С.Алексиевич, С.Законникова, О.?патовой, В.Орлова, М.Скоблы, В.Чаропки и иных оппозиционно настроенных писателей «средней руки».
Лукашенко: я далек от мысли о приходе к власти оппозиции
Президент Беларуси заявил, что не верит в приход к власти в стране оппозиции. «Я далек от мысли, что в Беларуси оппозиция может придти к власти. Они уже были у власти», — сказал белорусский лидер, отвечая на вопросы российских журналистов в Минске.
«Но, к сожалению, они (белорусская оппозиция. – Телеграф) находят поддержку в достаточно высоких кругах ?оссии — те люди, которые на дух не переносят русского человека», — отметил глава государства.
В этой связи, рассказал президент Беларуси, «я очень часто в узком кругу, а сейчас уже публично, спрашивал у руководства ?оссии: «Скажите, что же вы от нас хотите? Какую вы политику проводите в отношении Беларуси?», передает «?нтерфакс».
Лукашенко: руководство ?оссии просто не готово к нормальным равноправным союзническим отношениям
«?Ф два года назад начала в одностороннем порядке выходить из договоров и соглашений, подписанных в рамках Союзного государства», — пояснил белорусский лидер.
По словам Александра Лукашенко, «это чрезвычайный факт в международных отношениях». «Уже не надо никаких утверждений, кто виноват, что застопорилось создание Союзного государства. Еще чернила не выросли на соглашениях, а вы из них выходите. ?азве могут быть вопросы, кто виноват?», — заявил президент Беларуси.
«?ли это снобизм, лихорадка, чесотка, не знаю, как назвать: мы большие, вы поменьше. Коль мы большие, мы должны заправлять всем, а вы входите в состав губернии», — предположил глава государства.
«Отойти от идеи единения — это политическая смерть для белорусского президента. Ђо была одна из основ моей политики. Я провел единственный на постсоветском пространстве референдум о единении Беларуси и ?оссии», — напомнил Александр Лукашенко.
Лукашенко: неравными ценами на углеводороды ?оссия выталкивает Беларусь со своего рынка
По словам белорусского лидера, ?оссия осознанно устанавливает неравные цены на энергоносители для белорусских и российских субъектов хозяйствования. Целью этого Александр Лукашенко видит стремление вытолкнуть Беларусь с российского рынка.
«Вопрос не в том, сколько Беларусь будет платить за углеводородное сырье, а вопрос в равных ценах. Если цены разные, а у вас они в два раза ниже, то таким образом вы выталкиваете нас со своего рынка. Мы становимся неконкурентоспособными на вашем рынке», — сказал президент Беларуси российским журналистам.
Мы становимся неконкурентоспособными на вашем рынке», — сказал президент Беларуси российским журналистам.
«Нам здесь приходится людям платить мизерную зарплату, чтобы была ниже себестоимость производимой продукции, зимой в холоде работать, чтобы продать эту продукцию хотя бы с нулевой рентабельностью на российском рынке. ?азве это нормальные отношения? Ненормальные», — полагает глава государства.
По словам белорусского лидера, «когда нефть, газ стоили немного, не так дорого как сейчас, то все было вроде бы нормально». «Но когда цены стали расти, то вдруг в ?оссии обнаружили, что это слишком «жирно» для Беларуси и решили: давайте мы их «придавим», — заявил Александр Лукашенко.
«Чтобы вы делали на моем месте? Коль поднимается цена вопреки нашей договоренности на газ и нефть, то, значит, мы соответственно поднимаем цены на оказываемые для ?оссии услуги — транзит углеводородного сырья. Что тут такого необычного, за что меня «долбают» российские СМ? и критикует руководство ?оссийской Федерации?», — спросил президент Беларуси.
Гастроэнтерология: Постхолецистэктомический синдром — диагностика и лечение в СПб, цена
Желчнокаменная болезнь (ЖКБ) — одно из наиболее распространенных заболеваний современного человека. Оно занимает третье место после сердечно-сосудистых заболеваний и сахарного диабета. В развитых странах ЖКБ встречается у 10-15% взрослого населения.
На территории России по поводу желчнокаменной болезни каждый год в медицинские учреждения обращаются примерно 1 млн. человек. Число ежегодно выполняемых холецистэктомий в целом по России занимает второе место, уступая лишь числу аппендэктомий. В Москве и других крупных городах проводится около 7000 операций на 100 000 населения в год.
Большинство этих операций в последние годы выполняются с помощью малоинвазивных технологий (хирургия малых доступов, эндовидеохирургия, транслюминальная хирургия). Так как количество операций по поводу ЖКБ постоянно растет, соответственно увеличивается и число больных с различными послеоперационными проблемами. По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином
По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином
Терминология и классификация
Термин ПХЭС был введен в 30-е годы ХХ века американскими хирургами и используется до настоящего времени. Он объединяет большую группу патологических состояний в гепатопанкреатодуоденальной зоне, которые существовали до холецистэктомии, сопутствовали холециститу, осложнили его или возникли после операции. Во многом это объединение связано с тем, что при повторном обращении больного с жалобами после перенесенной холецистэктомии редко удается правильно поставить диагноз без многокомпонентного, комплексного обследования. При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
- функциональные нарушения,
- органические поражения.
В свою очередь, к органическим относят:
- поражения желчных путей;
- поражения желудочно-кишечного тракта, среди которых следует выделить заболевания печени, поджелудочной железы и 12- двенадцатиперстной кишки;
- заболевания и причины, не связанные с желудочно-кишечным трактом.
Но сам ПХЭС, то есть состояние, возникшее после операции по удалению желчного пузыря, встречается крайне редко. Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Оно вызвано адаптационной перестройкой желчевыводящей системы в ответ на выключение из нее желчного пузыря — эластичного резервуара, в котором собирается и концентрируется желчь. В остальных случаях имеются заболевания, симулирующие ПХЭС.
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
- заболевания, не связанные с перенесенной операцией, — как правило,это диагностические ошибки;
- заболевания, являющиеся непосредственным следствием хирургического вмешательства, то есть операционная ошибка.

К диагностическим ошибкам относят:
- Не выявленные до операции сопутствующие заболевания или заболевания по своей клинической картине похожие на проявления желчнокаменной болезни. Это ситуации, когда произошла диагностическая ошибка и, хотя в результате операции и был убран заполненный конкрементами желчный пузырь, но истинный источник болей устранен не был.
- Заболевания других органов, расположенных в этой же области, которые никак не связаны с оперативным вмешательством, но по возникшим жалобам напоминают рецидив желчнокаменной болезни и после операции беспокоят больного.
К операционным ошибкам относят
- Резидуальный холедохолитиаз (оставленные в желчных протоках камни).
- Папиллостеноз (сужение области впадения желчных протоков в кишку).
- Опухоли желчных протоков и головки поджелудочной железы.
- Повреждения желчных протоков во время операции.
Большинство таких ошибок вызвано неполным дооперационным обследованием и следующим за ним несоответствием объема оперативного вмешательства характеру и стадии основного патологического процесса. Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
Это, прежде всего, проявляется в лечении осложненных форм желчнокаменной болезни, когда выполняется только стандартная холецистэктомия вместо более расширенных вариантов вмешательства. В этом случае имеет место ошибка по формуле “неполный диагноз — недостаточный объем операции”.
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины «постхолецистэктомического синдрома»
1. Наиболее частой причиной ПХЭС являются камни желчевыводящих протоков (холедохолитиаз). Здесь важно отличить истинные рецидивы желчнокаменной болезни, когда конкременты в желчных протоках вновь образуются после выполненной холецистэктомии, и ложные, когда имеются резидуальные (оставшиеся, сохранившиеся) конкременты. Подавляющее большинство камней желчных протоков — это камни, не удаленные во время первой операции. “Забытые” камни составляют от 4 до 12% всех выполняемых холецистэктомий. В последние годы, после широкого внедрения в практическую медицину лапароскопических и эндоскопических технологий, стала изменяться хирургическая тактика лечения пациентов с желчнокаменной болезнью. В наше время холедохолитиаз не является противопоказанием к лапароскопической холецистэктомии и в отношении этой категории больных стандартным подходом считается двухэтапное лечение: эндоскопическая папиллосфинктеротомия и удаление конкремента из холедоха с последующей лапароскопической холецистэктомией. Возможна и обратная последовательность этапов, когда в холедохе выявляется одиночный конкремент небольших размеров, оставляемый для удаления эндоскопическим методом в послеоперационном периоде.
Подавляющее большинство камней желчных протоков — это камни, не удаленные во время первой операции. “Забытые” камни составляют от 4 до 12% всех выполняемых холецистэктомий. В последние годы, после широкого внедрения в практическую медицину лапароскопических и эндоскопических технологий, стала изменяться хирургическая тактика лечения пациентов с желчнокаменной болезнью. В наше время холедохолитиаз не является противопоказанием к лапароскопической холецистэктомии и в отношении этой категории больных стандартным подходом считается двухэтапное лечение: эндоскопическая папиллосфинктеротомия и удаление конкремента из холедоха с последующей лапароскопической холецистэктомией. Возможна и обратная последовательность этапов, когда в холедохе выявляется одиночный конкремент небольших размеров, оставляемый для удаления эндоскопическим методом в послеоперационном периоде.
2. Изменения большого дуоденального сосочка (БДС) как органического, так и функционального характера. Именно с этим нередко связано появление рецидивов болей после операции, температуры или желтухи, хотя желчный пузырь уже удален.
Причины функциональные. Выполненная холецистэктомия приводит к временному (до 6 месяцев) усилению тонуса сфинктера БДС у 85% больных. Подобное состояние чаще всего связано с одномоментным исчезновением рефлекторного влияния со стороны желчного пузыря на сфинктер. В дальнейшем, при отсутствии патологических изменений в органах гепатодуоденопанкреатической системы, тонус сфинктера нормализуется, восстанавливается нормальный пассаж желчи.
Органическое поражение БДС (стеноз) можно обнаружить почти у четверти больных, оперированных на желчных путях. Чаще он развивается в результате травматических повреждений при прохождении камней или расположении их в ампуле. Сначала появляется отек БДС, а при длительном воздействии и травматизации рубцовые изменения, приводящие к его сужению. Методом выбора для лечения стеноза БДС рубцового характера является эндоскопическая папиллосфинктеротомия.
У 5% пациентов, перенесших удаление желчного пузыря, причиной ПХЭС является недостаточность БДС, приводящая к нарушению запирательной функции и зиянию устья. В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
При выявлении данной патологии лечение начинают с консервативного устранения воспалительных изменений в 12-перстной кишке. Обнаружение органических причин, обуславливающих дуоденостаз и дуоденобилиарный рефлюкс, является показанием к хирургическому лечению.
3. Стриктуры и повреждения желчных протоков. Послеоперационные стриктуры желчных протоков осложняют 1-2%оперативных вмешательств, выполняемых на желчевыводящих путях. Сужение протока возникает либо в результате воспалительных изменений его стенки, либо является следствием находящегося в нем камня. Но иногда оно возникает из-за внешних причин: в результате вовлечения их в рубцовую ткань при язвенной болезни 12-перстной кишки, перихоледохеальном лимфадените или других воспалительных явлениях в этой области. Существует еще одна причина, приводящая к сужению протоков — первичный склерозирующий холангит.
Сужение протока возникает либо в результате воспалительных изменений его стенки, либо является следствием находящегося в нем камня. Но иногда оно возникает из-за внешних причин: в результате вовлечения их в рубцовую ткань при язвенной болезни 12-перстной кишки, перихоледохеальном лимфадените или других воспалительных явлениях в этой области. Существует еще одна причина, приводящая к сужению протоков — первичный склерозирующий холангит.
Основными проявлениями рубцовой непроходимости желчевыводящих протоков являются желтуха, холангит, наружный желчный свищ и жалобы, обусловленные развитием вторичного билиарного цирроза печени и портальной гипертензии.
Лечение стриктур протоков может быть только хирургическим. Выбор способа оперативного вмешательства, главным образом, зависит от локализации рубцовой стриктуры, ее протяженности и степени обструкции, выраженности воспалительных изменений. Операция должна обеспечивать полноценную декомпрессию желчевыделительной системы, быть, по возможности, физиологичной, малотравматичной и исключать рецидив заболевания.
4. Холангит является одним из самых серьезных осложнений желчнокаменной болезни. Если желчь плохо выводится, возникает ее застой, и повышается давление в желчевыводящих путях. Это создает условия для восходящего распространения инфекции. В таком случае холецистэктомия удалит лишь один очаг инфекции, а протоки останутся инфицированными.
5. Следующая группа причин ПХЭС — оставленная хирургом «избыточная культя» пузырного протока и “остаточный” желчный пузырь. Специфической симптоматики для этого варианта осложнений нет. Также характерны боль в правом подреберье, повышение температуры, бывает желтуха. Как правило, рецидив болей возникает только тогда, когда оставленная часть желчного пузыря или избыточная культя содержат камни или замазку из сгущенной желчи.
Обнаружить подобные дефекты операции возможно с помощью ультразвукового исследования (УЗИ) органов брюшной полости. Более эффективно и детально представление о проблеме даст выполнение МР-холангиографии. Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
6. Опухоли желчных протоков как причина ПХЭС составляют 2,3-4,7%. Они могут быть не обнаружены при проведении первой операции или появиться позднее. Их отличает медленный рост, не резкое нарастание болевой симптоматики. Наиболее информативным для правильной постановки диагноза является МР- холангиография и МСКТ брюшной полости с болюсным контрастированием.
7. Заболевания 12-перстной кишки. Почти всегда у больных с заболеваниями желчевыводящих путей, поджелудочной железы и печени (в 72,5-98,5% случаев) обнаруживают изменения со стороны 12-перстной кишки в виде отека и гиперемии слизистой оболочки, ее атрофии или нарушения моторной функции кишки. После устранения источника воспаления эти расстройства могут уменьшаться, однако в большинстве случаев без адекватного лечения хронический гастрит и дуоденит прогрессируют и создают условия для диагностирования ПХЭС. Клинические проявления заключаются в чувстве тяжести и болях в эпигастральной области, диспептических явлениях.
При рентгенологическом обследовании определяется нарушенная перистальтика с замедлением пассажа бариевой взвеси по кишке или, наоборот, ускоренная эвакуация со спастическими перистальтическими волнами и дуоденогастральным рефлюксом. При фиброгастродуоденоскопии выявляются признаки выраженного гастродуоденита.
Хроническое нарушение дуоденальной проходимости (ХНДП) встречается в 0,45-5,7 % случаев. Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
Дивертикулы 12-перстной кишки встречаются в 2-3% случаев. Обычно они располагаются на внутренней стенке кишки в средней трети нисходящей части, где мышечный каркас стенки ослаблен в результате проходящих в этой области сосудов и протоков. Клинические симптомы проявляются в виде болей, реже — рвоты. Иногда присоединяется желтуха с явлениями холангита. В диагностике ведущее значение имеет рентгенологическое исследование (дуоденография). При ФГДС уточняют размеры дивертикула, состояние слизистой оболочки и место расположения БДС. Лечение данного заболевания хирургическое.
При ФГДС уточняют размеры дивертикула, состояние слизистой оболочки и место расположения БДС. Лечение данного заболевания хирургическое.
8. Хронический панкреатит. Хронический панкреатит у больных, перенесших холецистэктомию, встречается довольно часто. Именно при ЖКБ имеется большое количество факторов, приводящих к поражению не только желчевыводящих путей, но и близлежащих органов. У большинства больных снижается внешнесекреторная функция поджелудочной железы, возникает ферментативная недостаточность.
Во всех случаях технически правильно выполненная холецистэктомия способствует улучшению оттока панкреатического сока и частичному восстановлению внешнесекреторной функции железы. В первую очередь восстанавливается секреция трипсина (к 6-му месяцу), тогда как нормализацию показателей активности амилазы можно ожидать только через 2 года. Однако, при далеко зашедшей стадии фиброзных изменений хронический панкреатит начинает проявляться после операции как самостоятельное заболевание с обострениями и ремиссиями.
Обычно боли характеризуются как опоясывающие, сопровождаются расстройствами пищеварения, потому что нарушается внешнесекреторная функция поджелудочной железы, снижается ее ферментативная активность. Позже, в связи с фиброзом ткани железы, могут присоединиться нарушения внутрисекреторной функции инсулярного аппарата. Поэтому при обследовании таких больных, помимо общепринятых биохимических показателей с определением амилазы и липазы, необходимо изучение ферментативной активности панкреатического сока, сахарной кривой и теста на толерантность к глюкозе, а также рентгенологическое исследование желудочно-кишечного тракта и желчных протоков.
9. Прочие причины. Нарушение кишечного всасывания, дисбактериоз и колит могут симулировать рецидив болей после операции. Надо помнить и о гемолитической болезни, протекающей с анемией, желтухой и спленомегалией, о заболеваниях правой половины толстой кишки, правой почки и пояснично-крестцового отдела позвоночника, вызывающих у 15-63% пациентов болевой синдром, не связанный с патологическими изменениями желчевыводящей системы.
Таким образом, необходимо тщательное обследование больных с ПХЭС, включающее помимо общеклинических и биохимических анализов, ультразвукового исследования органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопии и рентгеноконтрастного исследования органов желудочно-кишечного тракта, рентгеноконтрастные исследования желчевыводящих путей (КТ, РХПГ или ЧЧХГ) для выяснения истинной причины рецидива болей и выбора адекватной тактики лечения.
Принципы обследования больного с постхолецистэктомическим синдромом
Прежде всего, необходима преемственнность и рациональное взаимодействие амбулаторно-поликлинического, общехирургического и специализированного звеньев оказания медицинской помощи. Все больные после холецистэктомии подлежат диспансерному наблюдению у гастроэнтеролога как для раннего выявления неблагоприятных результатов, так и для проведения профилактических мероприятий: лечебное питание, физкультура, диета растительного характера с ограничением белков и жиров животного происхождения, использование желчегонных средств, снижающих литогенность желчи.
Другим положением является обязательная консультация оперирующего хирурга после завершения реабилитации. При этом оперирующий хирург получает важную информацию о непосредственных и отдаленных результатах хирургического лечения. Для больного это ценно тем, что именно в руках хирурга находится ценная информация о преморбидном статусе, особенностях и деталях самой операции, данных вспомогательных до- и интраоперационных методов исследований.
Еще одним важным условием при обследовании больных с ПХЭС является принцип поиска патологии от наиболее частых причин, к более редким и выполнение исследований от простого к сложному, от неинвазивных, но часто менее информативных методов к более травматичным, но дающим более важную информацию о заболевании.
Вместе с тем, на фоне планируемой программы обследования, включающей многочисленные методы и занимающей, по понятным причинам, длительный период времени, необходимо выделять ситуации, требующие срочного направления больного в стационар. Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Обследование больного с предполагаемым диагнозом постхолецистэктомического синдрома, безусловно следует начинать с УЗИ брюшной полости. Результат исследования позволит исключить выраженные анатомические изменения органов гепатопанкреатобилиарной системы и сделать дальнейшие исследования более целенаправленными.
Что касается КТ, то ее применение в целях выявления холедохолитиаза при отсутствии патологических изменений печени и поджелудочной железы — нерационально и менее информативно. В то же время, возможности КТ трудно переоценить при органических изменениях органов гепатопанкреатодуоденальной зоны. МРТ, особенно выполненная в режиме МР-холангиографии, может дать достаточно важную информацию относительно состояния желчевыводящих путей, а также протоковой системы поджелудочной железы. И все же, несмотря на большие возможности современных диагностических методов, существует группа больных, у которых не удается выявить причину жалоб после перенесенной холецистэктомии.
И все же, несмотря на большие возможности современных диагностических методов, существует группа больных, у которых не удается выявить причину жалоб после перенесенной холецистэктомии.
Лечение
Лечение больных с ПХЭС должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей, желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу. Образ жизни и питание играют существенную роль в развитии ЖКБ. Поэтому диета, режим приема пищи, двигательный режим являются важнейшими условиями реабилитации после операции холецистэктомии.
Назначается диета, которая:
-
1) не должна провоцировать печеночную колику и оказывать вредное влияние на поджелудочную железу;
-
2) должна положительно влиять на желчевыделение и на внешнесекреторную функцию поджелудочной железы;
-
3) способствует снижению литогенных свойств желчи;
-
4) улучшает обменные процессы печени.

Медикаментозная терапия также обычно включает сочетание лекарственных средств разных классов. Основа лечения — это нормализация пассажа желчи по общему печеночному, общему желчному протокам и панкреатического сока по главному панкреатическому протоку. Для устранения имеющей место у большинства больных относительной ферментативной недостаточности, улучшения переваривания жиров обосновано адекватное ферментное сопровождение курса лечения.
Выявление эрозивно-язвенных поражений слизистой оболочки верхних отделов желудочно-кишечного тракта подразумевает проведение антисекреторной терапии, а при диагностике хеликобактериоза — эрадикационной терапии.
Купирование метеоризма может достигаться назначением пеногасителей, комбинированных препаратов, сорбентов, препаратов микрокристаллической целлюлозы. Нередко ЖКБ сопровождается нарушением кишечного биоценоза, приводящего к кишечной диспепсии. В этих случаях целесообразно проведение деконтаминационной терапии. Затем проводится лечение пробиотиками и пребиотиками.
Затем проводится лечение пробиотиками и пребиотиками.
Безусловно, подобное комплексное обследование и лечение правильнее всего проводить в одном учреждении. Наша клиника располагает всеми необходимыми диагностическим возможностями для полноценного обследования, лечения и проведения реабилитационных и профилактических мероприятий.
Создатель вакцины «Спутник V» рассказал о её разработке в стенах КГМУ
В новейшей истории человечество впервые столкнулось с коронавирусной инфекцией такого масштаба. По состоянию на 26 октября 2021 года пандемия охватила более 200 стран мира, а число заболевших достигло почти 100 млн человек (на 24 января 2021 г.), погибло более 1 миллиона человек. Повсеместно предпринимается комплекс мер для предотвращения глобальной катастрофы.
Одним из наиболее эффективных способов борьбы с эпидемиями пандемиями является вакцинация. Опыт предыдущих коронавирусных эпидемий/вспышек SARS (Severe acute respiratory syndrome coronavirus или тяжелый острый респираторный синдром) и MERS (Middle East respiratory syndrome или ближневосточный респираторный синдром) показал, что для индукции защитного иммунного ответа важно сформировать как гуморальный, так и клеточный (цитотоксический) иммунный ответ. При разработке вакцины важно учитывать, что защитный ответ должен развиваться в короткие сроки (до одного месяца, особенно в случае пандемии), в то же время необходимо формирование как гуморального, так и клеточного иммунного ответа. Для достижения этих целей одним из наиболее эффективных вариантов являются вакцины на основе рекомбинантных вирусных векторов, которые обладают способностью вызывать гуморальный и клеточный иммунный ответ и формировать защитный иммунитет после 1-2 иммунизаций.
При разработке вакцины важно учитывать, что защитный ответ должен развиваться в короткие сроки (до одного месяца, особенно в случае пандемии), в то же время необходимо формирование как гуморального, так и клеточного иммунного ответа. Для достижения этих целей одним из наиболее эффективных вариантов являются вакцины на основе рекомбинантных вирусных векторов, которые обладают способностью вызывать гуморальный и клеточный иммунный ответ и формировать защитный иммунитет после 1-2 иммунизаций.
Наиболее перспективными векторами являются векторы на основе рекомбинантных аденовирусов. Такие векторы используются достаточно давно (препарат Гендицин используется для лечения рака в Китае более 15 лет, разработаны и зарегистрированы в Российской Федерации и Европейском союзе вакцины против лихорадки Эбола), их высокая безопасность подтверждена огромным количеством (>300) клинических исследований различных профилактических и лечебных препаратов на основе рекомбинантных аденовирусов. Таким образом, при выборе платформы для доставки антигена аденовирусные векторы представлялись единственной платформой, доказавшей свою безопасность, в отношении которой можно было применить процедуру регистрации (Постановление Правительства РФ № 441 «Об особенностях обращения лекарственных препаратов для медицинского применения, которые предназначены для применения в условиях угрозы возникновения, возникновения и ликвидации чрезвычайной ситуации и для организации оказания медицинской помощи лицам, пострадавшим в результате чрезвычайных ситуаций, предупреждения чрезвычайных ситуаций, профилактики и лечения заболеваний, представляющих опасность для окружающих, заболеваний и поражений, полученных в результате воздействия неблагоприятных химических, биологических, радиационных факторов») на условиях для введения препарата в медицинскую практику.
Таким образом, при выборе платформы для доставки антигена аденовирусные векторы представлялись единственной платформой, доказавшей свою безопасность, в отношении которой можно было применить процедуру регистрации (Постановление Правительства РФ № 441 «Об особенностях обращения лекарственных препаратов для медицинского применения, которые предназначены для применения в условиях угрозы возникновения, возникновения и ликвидации чрезвычайной ситуации и для организации оказания медицинской помощи лицам, пострадавшим в результате чрезвычайных ситуаций, предупреждения чрезвычайных ситуаций, профилактики и лечения заболеваний, представляющих опасность для окружающих, заболеваний и поражений, полученных в результате воздействия неблагоприятных химических, биологических, радиационных факторов») на условиях для введения препарата в медицинскую практику.
РЕКОМБИНАНТНЫЕ АДЕНОВИРУСЫ ЧЕЛОВЕКА КАК ПЛАТФОРМА ДЛЯ СОЗДАНИЯ НОВЫХ ЭФФЕКТИВНЫХ И БЕЗОПАСНЫХ ВАКЦИН
Как известно, первая попытка предотвращения инфекционного заболевания путем вакцинации была предпринята в XVII веке, когда Эдвард Дженнер привил ребенку коровью оспу, предотвратив последующее заражение оспой человека. С момента этого открытия был создан целый ряд вакцинных препаратов против многих опасных и распространенных инфекций. Именно с введением вакцинации в медицинскую практику связывают снижение заболеваемости дифтерией, корью, столбняком, туляремией, полиомиелитом и исчезновение такой опасной инфекции, как оспа. Так, с началом проведения вакцинации в Советском Союзе отмечалось резкое падение заболеваемости корью в 500 раз, дифтерией в 200 раз, эпидемическим паротитом в 150 раз, коклюшем в 40 раз, столбняком в 50 раз. Отмечено сокращение заболеваемости гепатитом в первые годы вакцинации более чем в 4 раза.
С момента этого открытия был создан целый ряд вакцинных препаратов против многих опасных и распространенных инфекций. Именно с введением вакцинации в медицинскую практику связывают снижение заболеваемости дифтерией, корью, столбняком, туляремией, полиомиелитом и исчезновение такой опасной инфекции, как оспа. Так, с началом проведения вакцинации в Советском Союзе отмечалось резкое падение заболеваемости корью в 500 раз, дифтерией в 200 раз, эпидемическим паротитом в 150 раз, коклюшем в 40 раз, столбняком в 50 раз. Отмечено сокращение заболеваемости гепатитом в первые годы вакцинации более чем в 4 раза.
Однако существующие на сегодняшний день вакцинные препараты против различных инфекционных заболеваний не лишены недостатков. Живые аттенуированные препараты способны вызывать наиболее сбалансированный иммунный ответ, включающий как гуморальное, так и клеточное звено иммунитета, однако они могут обладать остаточной вирулентностью. Кроме того, для некоторых вирусов, таких как вирус гриппа, не исключена возможность реассортации в клетках вакцинированного индивидуума вакцинного штамма и штамма вируса «дикого типа», что накладывает серьезные ограничения на вакцинацию во время эпидемического сезона. Инактивированные и субъединичные препараты более безопасны, однако все равно могут обладать реактогенностью, а кроме того, вызывают в основном только гуморальный иммунный ответ и почти не активируют Т-клеточное звено иммунитета. Многие препараты получают путем наращивания в эмбрионах птиц или первичных культурах клеток животных, что делает их не подходящими для иммунизации лиц с аллергией на белки этих птиц и животных. Таким образом, на сегодняшний день актуальна разработка новых безопасных и эффективных вакцинных препаратов против различных инфекционных заболеваний.
Инактивированные и субъединичные препараты более безопасны, однако все равно могут обладать реактогенностью, а кроме того, вызывают в основном только гуморальный иммунный ответ и почти не активируют Т-клеточное звено иммунитета. Многие препараты получают путем наращивания в эмбрионах птиц или первичных культурах клеток животных, что делает их не подходящими для иммунизации лиц с аллергией на белки этих птиц и животных. Таким образом, на сегодняшний день актуальна разработка новых безопасных и эффективных вакцинных препаратов против различных инфекционных заболеваний.
Вакцины на основе вирусных векторов
Новым подходом в разработке современных вакцинных препаратов стали вакцины на базе различных вирусных векторов. Принцип их создания заключается в том, что определенный ген или участок генома патогена встраивается в вектор-носитель, который затем используется для вакцинации. Такие препараты обеспечивают попадание генетического материала в клетки хозяина и экспрессию в них генов белков патогена. В результате экспрессируемые клетками организма антигены патогена распознаются иммунной системой, что приводит к индукции как гуморального, так и клеточного иммунного ответа. Таким образом, подобные вакцины способны имитировать инфекцию для иммунной системы, но при этом не способны вызывать заболевание
В результате экспрессируемые клетками организма антигены патогена распознаются иммунной системой, что приводит к индукции как гуморального, так и клеточного иммунного ответа. Таким образом, подобные вакцины способны имитировать инфекцию для иммунной системы, но при этом не способны вызывать заболевание
Рекомбинантные аденовирусы человека
Одна из наиболее популярных платформ для создания векторных вакцин — рекомбинантные аденовирусы человека. Основой для них служат аденовирусы человека различных серотипов, геном которых лишен области, ответственной за репликацию аденовируса. Вместо этого в геном аденовируса включена экспрессирующая кассета, несущая ген антигена целевого патогена. Применяемые для создания векторных вакцин аденовирусы человека хорошо изучены, их механизм проникновения в клетку естественный и обеспечивает длительную экспрессию клеткой целевого грансгена. Вакцины, созданные на платформе рекомбинантных аденовирусов, подходят как для инъекционного, так и для интраназального введения. Кроме того, в составе аденовирусов присутствуют молекулярные патогенассоциированные структуры, индуцирующие врожденный иммунитет и оказывающие дополнительное иммуностимулирующее действие.
Кроме того, в составе аденовирусов присутствуют молекулярные патогенассоциированные структуры, индуцирующие врожденный иммунитет и оказывающие дополнительное иммуностимулирующее действие.
Преимущественным способом введения вакцин и кандидатных вакцин на основе рекомбинантных аденовекторов является внутримышечная иммунизация, в более редких случаях — внутрикожная и подкожная. Однако эффективность использования парентерального способа для введения вакцинных препаратов не всегда позволяет достичь необходимой напряженности иммунитета и/или приводит к индукции только IgG-ответа, что не всегда достаточно для эффективной защиты. Поэтому для вакцин против респираторных инфекций, таких как грипп, часто используется интраназальное введение в виде спрея или аэрозоля, а также пероральное введение в виде кишечнорастворимых капель. Этот способ введения предпочтителен при вакцинации от заболеваний респираторного тракта. Ведущая роль в реализации защиты от всех респираторных инфекций принадлежит местному секреторному иммунитету, формирующемуся в слизистой оболочке верхних дыхательных путей. После интраназального введения экспрессия генов целевых антигенов в клетках верхних дыхательных путей имитирует естественный инфекционный процесс и стимулирует иммунный ответ. При течении респираторных инфекций, а также при интраназальном или пероральном введении живых аттенуированных и рекомбинантных векторных вакцин на слизистой оболочке активно вырабатываются секреторные антитела класса IgA, которые затем нейтрализуют вирусные частицы, подавляя их репродукцию в случае попадания вируса гриппа в носоглотку, что препятствует дальнейшему развитию инфекции. Дополнительные преимущества мукозальных вакцин — низкий риск случайного заражения во время иммунизации и низкая реактогенность. Кроме того, интраназальный способ введения не требует прокалывания кожи и безболезнен, что является его несомненным преимуществом перед инъекционным, особенно при иммунизации детей.
После интраназального введения экспрессия генов целевых антигенов в клетках верхних дыхательных путей имитирует естественный инфекционный процесс и стимулирует иммунный ответ. При течении респираторных инфекций, а также при интраназальном или пероральном введении живых аттенуированных и рекомбинантных векторных вакцин на слизистой оболочке активно вырабатываются секреторные антитела класса IgA, которые затем нейтрализуют вирусные частицы, подавляя их репродукцию в случае попадания вируса гриппа в носоглотку, что препятствует дальнейшему развитию инфекции. Дополнительные преимущества мукозальных вакцин — низкий риск случайного заражения во время иммунизации и низкая реактогенность. Кроме того, интраназальный способ введения не требует прокалывания кожи и безболезнен, что является его несомненным преимуществом перед инъекционным, особенно при иммунизации детей.
Российские вакцины на основе рекомбинантных аденовирусов человека.
В России в 2015 г. были зарегистрированы два вакцинных препарата против вируса лихорадки Эбола на основе вирусных векторов: Гам-Эвак и Гам-Эвак Комби. В состав вакцины Гам-Эвак входят рекомбинантный аденовирус человека 5-го серотипа, экспрессирующий ген GP вируса лихорадки Эбола, и рекомбинантный аденовирус человека 5-го серотипа, экспрессирующий ген нуклеопротеина вируса лихорадки Эбола. В состав вакцины Гам-Эвак Комби входят рекомбинантные частицы на основе вируса везикулярного стоматита и рекомбинаитый аденовирус человека 5-го серотипа, экспрессирующие ген GP вируса Эбола. Оба препарата показали свою безопасность и эффективность в клинических испытаниях. При проведении клинических испытаний вакцина Гам-Эвак Комби вызывала сильный гуморальный и клеточный иммунный ответ у здоровых добровольцев. В частности, вакцина вызвала выработку высоких титров антител к вирусу Эбола у всех добровольцев уже через 28 дней после вакцинации, причем к 42-му дню наблюдалось повышение титров. При этом нейтрализующие антитела были обнаружены у 93% добровольцев. Вакцина показала себя безопасной для здоровых взрослых добровольцев. Во время клинического испытания не зарегистрировано серьезных побочных эффектов, а также значительных изменений в показателях крови, мочи и в иммунных показателях.
В состав вакцины Гам-Эвак входят рекомбинантный аденовирус человека 5-го серотипа, экспрессирующий ген GP вируса лихорадки Эбола, и рекомбинантный аденовирус человека 5-го серотипа, экспрессирующий ген нуклеопротеина вируса лихорадки Эбола. В состав вакцины Гам-Эвак Комби входят рекомбинантные частицы на основе вируса везикулярного стоматита и рекомбинаитый аденовирус человека 5-го серотипа, экспрессирующие ген GP вируса Эбола. Оба препарата показали свою безопасность и эффективность в клинических испытаниях. При проведении клинических испытаний вакцина Гам-Эвак Комби вызывала сильный гуморальный и клеточный иммунный ответ у здоровых добровольцев. В частности, вакцина вызвала выработку высоких титров антител к вирусу Эбола у всех добровольцев уже через 28 дней после вакцинации, причем к 42-му дню наблюдалось повышение титров. При этом нейтрализующие антитела были обнаружены у 93% добровольцев. Вакцина показала себя безопасной для здоровых взрослых добровольцев. Во время клинического испытания не зарегистрировано серьезных побочных эффектов, а также значительных изменений в показателях крови, мочи и в иммунных показателях. В результате клинических испытаний был сделан вывод о хорошей ее переносимости.
В результате клинических испытаний был сделан вывод о хорошей ее переносимости.
Первую фазу клинических испытаний окончил вакцинный препарат на базе рекомбинантного аденовируса человека 5-го серотипа против вирусов гриппа А широкого спектра действия, содержащий рекомбинантные аденовирусы человека 5-го серотипа, несущие гены консервативных антигенов вируса гриппа — ионного канала М2 и нуклеопротеина, а также консенсусного между различными субтипами вируса гриппа А гемагглютинина, предназначенный для интраназального введения. Вакцина показала высокую иммуногенность и способность индуцировать клеточный иммунный ответ в доклинических исследованиях на животных. При проведении первой фазы клинических испытаний случаев развития серьезных нежелательных явлений и непредвиденных нежелательных явлений не зарегистрировано. Нежелательные реакции, выявленные в ходе данного исследования, были легкой или средней степени тяжести. Изменения в показателях лабораторных тестов не потребовали дополнительных лечебных мероприятий для их купирования. Переносимость исследуемого препарата, кроме случаев индивидуальной непереносимости, была расценена как хорошая. В результате предварительного изучения иммуногенности противо1риппозной вакцины показана индукция антигенспецифического гуморального и клеточного иммунного ответа.
Переносимость исследуемого препарата, кроме случаев индивидуальной непереносимости, была расценена как хорошая. В результате предварительного изучения иммуногенности противо1риппозной вакцины показана индукция антигенспецифического гуморального и клеточного иммунного ответа.
Кроме того, в Российской Федерации были успешно проведены доклинические исследования и первая фаза клинических испытаний вакцины на базе рекомбинантного аденовируса человека 5-го серотипа против коронавируса ближневосточною респираторною синдрома (БВРС-КоВ). В доклинических исследованиях показано, что у животных, вакцинированных препаратом против БВРС-КоВ, развивался мощный антительный и Т-клеточный иммунный ответ, в том числе происходила выработка вируснейтрализующих антител. При этом у грызунов и приматов напряженный гуморальный ответ к БВРС-КоВ сохранялся не менее 18 месяцев и животные были на 100% защищены от заражения даже через 7 месяцев после вакцинации. В ходе первой фазы клинических испытаний показана се безопасность. Переносимость исследуемого препарата, кроме случаев индивидуальной непереносимости, была расценена как хорошая.
Переносимость исследуемого препарата, кроме случаев индивидуальной непереносимости, была расценена как хорошая.
ПЕРВАЯ ВАКЦИНА ПРОТИВ COVID-19
Основываясь на опыте разработки вакцин против других коронавирусов SARS-CoV и MERS-CoV нами было предложено для профилактики инфекции SARS-CoV-2 индуцировать иммунный ответ к гликопротеину S, который необходим для взаимодействия с рецептором АСЕ2 (ангиотензинпревращаюший фермент 2) и проникновения в клетку. Блокирование взаимодействия S-ACE2 приводит к снижению интернализации и репликации вируса. Следует отметит, что, как и в нашем случае, большинство разработчиков вакцин также сфокусировали свое внимание на S-белке (или гене, кодирующем S-белок) в качестве основного антигена.
Для формирования стойкого длительного иммунного ответа рекомендуется проводить двойную вакцинацию, которая широко используется в различных зарегистрированных вакцинах.
Тем не менее важной проблемой в случае векторных вакцин является то, что после первичной вакцинации иммунитет формируется как против целевого антигена (S-гликопротеин коронавируса), так и против векторного компонента. В этом случае при бустерной иммунизации через 3 недели этот противовоспалительный иммунитет все еще достаточно активен, чтобы снизить эффективность повторной иммунизации с помощью вектора того же типа. Чтобы преодолеть эту проблему, можно использовать подход гетерологичной первичной буст-вакцинации. Когда антигенно удаленный вектор используется для бустерной вакцинации, наличие предиммунитета к вектору, который вводили для первичной иммунизации, не влияет на эффективность. Эго позволяет достичь максимальной эффективности индукции специфического иммунитета и значительно увеличить его продолжительность.
В этом случае при бустерной иммунизации через 3 недели этот противовоспалительный иммунитет все еще достаточно активен, чтобы снизить эффективность повторной иммунизации с помощью вектора того же типа. Чтобы преодолеть эту проблему, можно использовать подход гетерологичной первичной буст-вакцинации. Когда антигенно удаленный вектор используется для бустерной вакцинации, наличие предиммунитета к вектору, который вводили для первичной иммунизации, не влияет на эффективность. Эго позволяет достичь максимальной эффективности индукции специфического иммунитета и значительно увеличить его продолжительность.
Учитывая вышеизложенное, нами была разработана вакцина на основе двух рекомбинантных аденовирусных векторов человека — -26 и 5-го серотипа. Компонент 1 основан на рекомбинантном аденовирусе серотипа 26, компонент 2 — на рекомбинантом аденовирусе серотипа 5. Оба вектора несут последовательность гена 5, кодирующую полноразмерный гликопротеин S вируса SARS-CoV-2.
Схема вакцинации также была предложена из опыта более ранних разработок — два введения, сначала компонент I и через 21 день компонент 2.
Вакцина была разработана в двух формах: замороженная (хранение — (минус) 18°С) и лиофилизированная (хранение + (плюс) 2-8 С). Лиофилизированная форма разработана «для доставки вакцины в труднодоступные регионы Российской Федерации, а жидкая — для массового использования. Следует отметить, что объемы производства во время пандемии будут сильно смещены в сторону жидкой замороженной вакцины, поскольку производство лиофилизата требует гораздо больших времени и ресурсов.
Доклинические исследования вакцины включали исследования безопасности, иммуногенности и защиты на различных видах животных. Изучение защиты проводилось на нескольких моделях: летальная модель на иммуносупрессивных хомяках, летальная модель на трансгенных мышах с человеческим ген АСЕ2 и нелегальная модель на приматах.
Мри исследовании вакцины на иммуносупрессивных хомяках и трансгенных мышах мы показали, что вакцинация может защитить 100% животных от летальной инфекции, вызванной вирусом SARS-CoV-2. При изучении легких инфицированных животных через 8 дней после заражения было показано, что у вакцинированных животных отсутствуют патологические изменения в легких, вирус не обнаружен. В то же время в легких контрольных животных наблюдались множественные поражения, титр вируса составлял более 6 логарифмов TCID50 (Median tissue culture infectious dose или средняя цитопатогенная доза, инфицирующая 50% клеток). Необходимо отмстить, что во всех исследованиях не наблюдалось антителозависимого увеличения инфицирования.
При изучении легких инфицированных животных через 8 дней после заражения было показано, что у вакцинированных животных отсутствуют патологические изменения в легких, вирус не обнаружен. В то же время в легких контрольных животных наблюдались множественные поражения, титр вируса составлял более 6 логарифмов TCID50 (Median tissue culture infectious dose или средняя цитопатогенная доза, инфицирующая 50% клеток). Необходимо отмстить, что во всех исследованиях не наблюдалось антителозависимого увеличения инфицирования.
Результаты доклинических исследований позволили нам получить разрешение на проведение клинических исследований и начать их 18 июня 2020 года, которое было разделено на 2 этапа, в котором приняли участие 76 волонтеров.
На первом этапе было проведено исследование безопасности и иммуногенности отдельных компонентов вакцины. В каждую исследуемую группу вошли по 9 добровольцев. По результатам промежуточного отчета по безопасности мы получили разрешение на запуск второго этапа В рамках второго этапа исследовали безопасность и иммуногенность вакцины (последовательное введение обоих компонентов вакцины с интервалом 21 день). В каждой группе было по 20 волонтеров — всего 40 человек.
В каждой группе было по 20 волонтеров — всего 40 человек.
При изучении безопасности как отдельных компонентов вакцины, так и совместного применения с интервалом 21 день мы показали, что наиболее частыми побочными эффектами были: лихорадка, головная боль, астения, боль в мышцах и суставах, изменение лабораторных показателей и боль в месте укола. Большинство побочных эффектов были легкими. Меньшая часть нежелательных явлений -менее 5% от всех зарегистрированных нежелательных явлений — были умеренными.
Важно отметить, что в ходе исследования не было зарегистрировано серьезных нежелательных явлений. Таким образом, мы показали, что вакцина имеет хороший профиль безопасности, не вызывает серьезных побочных эффектов.
Изучение иммуногенности проводилось на обоих этапах исследования. Образцы сыворотки крови были собраны у добровольцев, которые были однократно вакцинированы отдельными компонентами вакцины перед вакцинацией, а также на 14, 21 и 28-й дни после вакцинации для анализа антиген-специфических антител и на 14 и 28-й дни для анализа нейтрализующих антител. У добровольцев второй стадии, которых дважды вакцинировали компонентом 1 и компонентом 2, кровь собирали перед вакцинацией, на 14, 21, 28 и 42-й дни для анализа антигенспецифических антител и на 14. 28 и 42-й дни для анализа нейтрализующих антител.
У добровольцев второй стадии, которых дважды вакцинировали компонентом 1 и компонентом 2, кровь собирали перед вакцинацией, на 14, 21, 28 и 42-й дни для анализа антигенспецифических антител и на 14. 28 и 42-й дни для анализа нейтрализующих антител.
При исследовании иммуногенности отдельных компонентов вакцины нами было показано, что уже спустя 14 дней после вакцинации у добровольцев детектируются антигенспецифичские антитела.
На 21-е сутки после вакцинации уровень сероконверсии составил 100%. При этом уровень антител на 28-е сутки после вакцинации не отличался от уровня антител на 21-й день. При исследовании вирус-нейтрализующих антител мы показали, что введение отдельных компонентов вакцины позволяет сформировать нейтрализующие антитела, однако уровень сероконверсии на 28-й день составил около 60% для компонента 1 и около 78% для компонента 2.
Па втором этапе мы оценивали иммуногенность последовательного введения обоих компонентов вакцины. И показали, что бустирующая вакцинация компонентом 2 позволяет эффективно усиливать иммунный ответ, сформированный после первой вакцинации компонентом I. При исследовании антигенспецифических антител мы увидели, что уровень антител повышался на протяжении всего исследования. При исследовании вируснейтрализующих антител мы показали, что на 28-е сутки от начала вакцинации уровень сероконверсии составил 95%, а на 42-е сутки — 100%.
И показали, что бустирующая вакцинация компонентом 2 позволяет эффективно усиливать иммунный ответ, сформированный после первой вакцинации компонентом I. При исследовании антигенспецифических антител мы увидели, что уровень антител повышался на протяжении всего исследования. При исследовании вируснейтрализующих антител мы показали, что на 28-е сутки от начала вакцинации уровень сероконверсии составил 95%, а на 42-е сутки — 100%.
Таким образом, по результатам исследования нами было показано, что вакцина высокоиммуногенна, позволяет сформировать антигенспецифический и вируснейтрализующие антитела у всех вакцинированных добровольцев
Исследование клеточного иммунного ответа мы проводили несколькими методами: оценивали пролиферативную активность в антигенрестимулированных СD4 и CD8-клетках, а также оценивали прирост ИФН-гамма в аитигенрестимулированных мононуклеарных клетках периферической крови. Исследование проводили до вакцинации, а также на 14 и 28-й день от начала вакцинации.
Нами было показано, что у добровольцев наблюдается ангиген-специфическая пролиферация CD4 и CD8 клеток, а также антиген-специфическая экспрессия интерферона-гамма (ИФН-гамма).
Таким образом, нами было показано, что вакцина позволяет сформировать специфический клеточный иммунный ответ к гликопротеину вируса SARS-CoV-2.
По результатам проведенных исследований вакцина была зарегистрирована для медицинского применения на специальных условиях 11 августа 2020 г.
Предварительная регистрация требует крупномасштабного исследования, позволяет вводить вакцину в употребление среди населения под строгим фармакологическим надзором и вакцинировать не только здоровых добровольцев, но и добровольцев из групп риска (например, медицинский персонал).
В настоящее время проводятся пострегистрационные исследования третьей фазы нашей вакцины. Исследование проводится при постоянном мониторинге состояния добровольцев через онлайн-приложение.
Цифровой контур был создан для мониторинга безопасности и качества препарата, который используется как в пострегистрационных клинических испытаниях, так и в клинической практике. Цифровой контур включает в себя регистр всех вакцинированных в Единой государственной информационной системе здравоохранения, систему мониторинга движения каждой дозы вакцины и систему сбора информации о побочных эффектах: дневник самонаблюдения, доступный для заполнения вакцинированным лицам через специально разработанное мобильное приложение.
В настоящее время набор добровольцев в исследование полностью завершен. I компонент вакцины получили 33758 человек, оба компонента — 31637 человек. На основании промежуточных точек оценки эффективности показана 91,6% эпидемическая эффективность (предотвращение инфицирования и заболевания) и 100% защита от среднего и тяжелого течения заболевания.
К производству вакцинного препарата («Гам-КОВИД-Вак» или «Спутник V») привлечены крупнейшие отечественные производители (ГЕНЕРИУМ, B1OCAD, Биннофарм. Р-ФАРМ). Осуществлен полный трансфер технологии, начат промышленный выпуск вакцины. К 24 января 2021 года произведено более 7 млн доз вакцины, из них прошло выпускающий (Национальный исследовательский центр эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи) и государственный (Росздравнадзор) контроль качества и выпущено в гражданский оборот 2,2 млн доз.
Р-ФАРМ). Осуществлен полный трансфер технологии, начат промышленный выпуск вакцины. К 24 января 2021 года произведено более 7 млн доз вакцины, из них прошло выпускающий (Национальный исследовательский центр эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи) и государственный (Росздравнадзор) контроль качества и выпущено в гражданский оборот 2,2 млн доз.
СПИСОК ЛИТЕРАТУРЫ
1. Асатрян М.Н.. Герасимчук Э.Р.. Логунов Д.Ю., Семененко Г.А., Гинцбург А.Л. Прогнозирование динамики заболеваемости COVID-19 и планирование мероприятий по вакцинопрофилактике населения Москвы на основе математического моделирования // Журнал микробиологии, эпидемиологии и иммунобиологии. — 2020. -№ 4. — С. 289-302. DOI: https://doi.org/10.36233/0372-9311-2020-97-4-1
2. Логунов Д.Ю., Народицкий Б.С., Гинцбург АЛ., Воробьев А.А. Генетические вакцины // Вестник Российской Академии медицинских наук.-2005.-№ 1.-С. 14-19.
3. Седова Е.С., Щербинин Д.Н.. Мигунов А.И., Смирнов Ю.А.. Логунов Д.Ю., Шмаров М.М. и др. Гриппозные рекомбинантные вакцины // Acta Naturae. — 2012. — Т. 15, № 4. — С. 17-27.
Седова Е.С., Щербинин Д.Н.. Мигунов А.И., Смирнов Ю.А.. Логунов Д.Ю., Шмаров М.М. и др. Гриппозные рекомбинантные вакцины // Acta Naturae. — 2012. — Т. 15, № 4. — С. 17-27.
4. Шмаров М.М., Никонова А.Э.. Седова Е.С., Логунов Д.Ю. Рекомбинантные аденовирусы человека как платформа для создания новых эффективных и безопасных вакцин И Педиатрия им. Г.Н. Сперанского. — 2020. — Т. 99, № 6. — С. 52-56. DOI: https://doi.org/10.24110/0031-403 Х-2020-99-6-52-56
5. Logunov D.Y., Dolzhikova I.V., Zubkova O.V., Tukhvatullin А.1., Shcheblyakov D.V., Dzharullaeva A.S. et al. Safety and immunogenicity of an rAd26 and rAd5 vector-based heterologous prime-boost COVID-19 vaccine in two formulations: two open, non-randomised phase 1/2 studies from Russia // Lancet. — 2020. -
Журналист меняет профессию: профессия администратора парка
Постигать основы новой профессии мы пришли в Объединенную дирекцию парков.
Константин Рубанский, руководитель пресс-службы «Объединенной дирекции парков»:
«Ответственная профессия. Одна из основополагающих дирекции. Человек, который отвечает за территорию парка, он отвечает за все. Это содержание, уборка, проверка на поломки, наличие предметов, которые могут повлиять на безопасность».
Рабочий день администратора парка начинается с мониторинга жалоб. Большая их часть поступает в дирекцию парков через Центр Управления регионом. Какие-то жалобы администраторы сами находят в соцсетях. Этим утром местные жители были недовольны гололедом и мусором в сквере им. Марии Рубцовой.
Александр Сергеев, корреспондент:
«Ну вот я зафиксировал 4 жалобы, которые нужно устранить. Дальнейшие мои действия».
Дальнейшие мои действия».
Константин Рубанский:
«Как администратор, ты выходишь на территорию в данном обращении. Сотрудники клининговой компании работают с дирекцией парков. Проходите, осматриваете территорию. Не только по обращениям, а всю территорию. И по тем обращениям делаешь фотографии и отправляешь мне обратно».
Не теряем время зря и отправляемся в парк Рубцовой. Вводная от дирекции парков клининговой компании поступила еще утром. И задача администратора зафиксировать, что все замечания жителей устранены.
Константин Рубанский:
«Относительно недавно прошел реконструкцию. Считается оазисом в центре Химок, где можно отдохнуть, заняться спортом. Большая, современная детская площадка».
Александр Сергеев:
«Какие проблемы здесь бывают?»
Константин Рубанский:
«Проблемы? Как и везде. Желание посетителей превратить его в кабак».
Желание посетителей превратить его в кабак».
Впрочем, к нашему приходу мусор убрали. А от ночного и утреннего обледенения не осталось и следа. Дорожки посыпали реагентами. Однако работа еще не закончена.
Константин Рубанский:
«Святая обязанность на территории парка – осмотреть элементы детской спортивной площадки. Безопасность прежде всего. Давай посмотрим?»
Теперь мне, как стажеру, предстоит проверить детские игровые элементы на прочность.
Константин Рубанский:
«Надеюсь, тебе все понятно. И твое самостоятельное задание – доехать до парка культуры Л. Н. Толстого, осмотреть как там убраны дорожки, в том числе дойти до смотровой, там, где видно, как проезжают электрички и поезда. Посмотри детскую и спортивную площадку. Ну как справишься, сделай фото детских спортивных площадок, дорожек».
Александр Сергеев:
«Мы приехали в парк, будем осматривать территорию. Я уже правда половину забыл из того, что говорил Константин. Но чтобы я не растерялся, он прислал мне всю информацию на телефон».
Я уже правда половину забыл из того, что говорил Константин. Но чтобы я не растерялся, он прислал мне всю информацию на телефон».
Парк имени Л. Н. Толстого немаленький. Содержит два десятка объектов, и без карты тут не обойтись.
Константин Рубанский:
«Нам нужно посмотреть территорию возле музейного комплекса, это вот здесь. Затем площадка у канала имени Москвы, здесь. Дорожка у контактного зоопарка. И детскую спортивную площадку».
Отправляемся по маршруту и начинаем тщательно высматривать все, что плохо лежит, сломано или мешает пройти. Дорожки убраны хорошо, так что кроме отломанной части от тракторной коммунальной щетки ничего пока не находим. Все же сделаем снимок и отправляем начальству, на всякий случай.
Идем дальше. Проверяем участок дорожки у контактного зоопарка. Вот уже год, как его закрыли. На дверях замок. Следы вандализма не обнаружены. Идем дальше, выходим на смотровую. Проверяем целостность осветительных ламп и любуемся панорамой. В работе администратора парка легко отвлечься на всякие мелочи, особенно, когда хорошая погода. Вокруг тебя прекрасные пейзажи. Если повезет, к тебе выскочит белочка из домика. А если нет, то стая уток обязательно подплывет на кормежку.
Проверяем целостность осветительных ламп и любуемся панорамой. В работе администратора парка легко отвлечься на всякие мелочи, особенно, когда хорошая погода. Вокруг тебя прекрасные пейзажи. Если повезет, к тебе выскочит белочка из домика. А если нет, то стая уток обязательно подплывет на кормежку.
Последний участок осмотра на пляже – спортивная площадка. После изучения целостности металлических конструкций двигаемся в сторону музейного комплекса «Артишок». Осматриваем детскую площадку. И когда уже казалось, что ничего интересного в моем знакомстве с профессией администратора парка не случится, внезапно нас настигла журналистская удача. Прямо во время записи проходки вдоль деревья, оператор успел вовремя включить камеру.
По всей вероятности, стая синиц оккупировали несколько рядом стоящих берез и дубов и надломили высохшие ветки. На этот случай у меня есть контакты местных дворников.
Александр Сергеев:
«Добрый день, это Улугбек? Это администратор парка. Можете подойти у нас тут ветки упали. Мы стоим у детской площадки, рядом с музейным комплексом «Артишок», можете подойти».
Можете подойти у нас тут ветки упали. Мы стоим у детской площадки, рядом с музейным комплексом «Артишок», можете подойти».
На этом наше знакомство с профессией администратора парка подошло к концу. Конечно, кое-что осталось за пределами непродолжительного опыта. Например, составление служебных-записок на приобретение поломанных элементов конструкций парка. На моем пути таких происшествий не произошло. Возможно, быстро уже сработали настоящие администраторы. Или же жители Химок самые аккуратные жители Подмосковья.
Нашли ошибку в тексте? Выделите ошибку и нажмите клавиши Ctrl + Enter
Ко дню рождения К. Н. Теплоухова. Отрывок из сочинения 12-летнего Кости
28 августа исполняется 151 год со дня рождения Константина Николаевича Теплоухова (1870–1942) — автора замечательных дневников, которые он вел на протяжении всей жизни. В преддверии 1 сентября, когда современные школьники будут, по традиции, «отчитываться» о проведенном лете, интересно обратиться к отрывку из сочинения 12-летнего Кости, жившего более века назад.
Акцизный чиновник, общественный деятель и автор дневников — таким мы знаем К. Н. Теплоухова. Но были еще и очерки, рассказы и путевые заметки, которые публиковались в столичных журналах, указывая на незаурядный литературный дар автора. Способности к сочинительству проявлялись у него с самого детства, и Константин Теплоухов мог бы стать настоящим профессиональным писателем, если бы не проза жизни — большая многодетная семья, где он долгие годы был главным кормильцем. Сохранилось сочинение, которое он написал, будучи учеником четвертого класса реального училища. Тема сочинения, казалось бы, банальная: «Как я провел лето». Но насколько метко, обстоятельно и с юмором описал 12-летний мальчик свои каникулы лета 1882 года, которые он провел в заводе Кын Кунгурского уезда Пермской губернии. И читать это особенно интересно спустя более чем сто лет.
Как я провел лето
Завод Кын расположен на скатах двух гор — Кын и Урал; между ними пруд Кыновской; там есть еще пруд Григорьевский и реки: Чусовая, Кын и Мишариха. Кын и Мишариха образовали сначала Григорьевский, а потом Кыновской пруд и влились в Чусовую. Григорьевский — чугунолитейный завод, а Кыновской — катальный. В Кыну только три улицы, а еще есть церковь, три школы, несколько лавок, правление, контора и пр.
Кын и Мишариха образовали сначала Григорьевский, а потом Кыновской пруд и влились в Чусовую. Григорьевский — чугунолитейный завод, а Кыновской — катальный. В Кыну только три улицы, а еще есть церковь, три школы, несколько лавок, правление, контора и пр.
Наш дом лежит на горе Урал; он очень велик, стар и худ, он раньше был еще больше, но теперь некоторые его постройки убраны. При доме есть огромный сад, должно быть, саженый, потому что его деревья растут правильными рядами. В саду есть огород, баня и Карькин огород, названный так потому, что там жила лошадь Карько, но где потом были устроены «исполинские шаги». За огородом, все выше по склону горы, было большое чистое место, где раньше была больница, но теперь только груда камней, а за чистым местом был маленький лесок, который мало-помалу превращался в густой лес, в котором водились медведи. В Карькином огороде были устроены исполинские шаги. Исполинские шаги состоят из высокого столба, врытого одним концом в землю и в вершину которого вбивается большой железный гвоздь, на него набивается большой железный крест; к концу его привязываются веревки, оканчивающиеся петлями, в которые садятся бегающие и бегают. Исполинские шаги устроены недели три после нашего приезда. Смотреть собралось много народу. Бегать выучились: я, мои сестры все и много мальчишек. На исполинских шагах бегали обыкновенно после обеда до часов 12 ночи.
Исполинские шаги устроены недели три после нашего приезда. Смотреть собралось много народу. Бегать выучились: я, мои сестры все и много мальчишек. На исполинских шагах бегали обыкновенно после обеда до часов 12 ночи.
Я приехал в Кын в начале июня. Вечером того же дня приехала и Ольга. Меня встретили мама, мои сестры и тетя Марфа. Сестер у меня, кроме Ольги, три: Вера, Наталья и Анна, которую звали «Анчель». Старшая из них — Вера: девяти лет, худая и непонятливая, но была смела в лесу и часто ходила туда одна. Вторая из них — Наталья: семи лет, высокая, здоровая, понятливая, очень любит порядок, за что мы ее прозвали «Кастеляншей». Третья — Анчель, пяти лет, отчаянная и храбрая.
…
В обыкновенные дни я занимался собиранием насекомых, камней, пилением, беганием на исполинских шагах, но чтением не занимался, потому что было нечего читать. Насекомых у меня Анчель рассматривала так усердно, что к концу лета не осталось ничего. Камни я собирал разные виды шлака, некоторые очень красивы. Когда время подходило к осени и поспевали ягоды, я ел черемуху, которая росла в нашем саду.
Когда время подходило к осени и поспевали ягоды, я ел черемуху, которая росла в нашем саду.
Уезжать было очень неохота, но все-таки надо. Уехал в начале августа.
Я провел это лето в заводе Кын, Пермской губернии, Кунгурского уезда, в 1882 году.
Ученик 4 класса Константин Теплоухов
Справка: Теплоухов Константин Николаевич родился 28 августа 1870 года в селе Кудымкар Пермской губернии в семье лесничего. Окончил Пермское реальное училище (1890). С 1891 года служил акцизным чиновником в Перми, Екатеринбурге, Челябинске. С 1 сентября 1906 года гласный Челябинской городской думы. С 1915 года участвовал в деятельности Зауральского военно-промышленного комитета. Октябрьскую революцию не принял и после 1919 года отошел от общественной деятельности. До 1929 года работал в различных организациях (Комиссия по делам несовершеннолетних, метеостанция, Окружной финансовый отдел, промышленный отдел Челябокрисполкома). Один из первых фотографов-любителей Челябинска (с 1906 года). На протяжении всей своей жизни Теплоухов вел дневники. Умер 7 июня 1942 года в Челябинске.
На протяжении всей своей жизни Теплоухов вел дневники. Умер 7 июня 1942 года в Челябинске.
На снимках:
Завод Кын в начале XX века. Фото Прокудина-Горского
Константин с сестрой Ольгой, отцом Николаем Андрияновичем и матерью Анной Васильевной. 1873 год
Что такое мастэктомия? | Американское онкологическое общество
Мастэктомия — это операция при раке груди, при которой удаляется вся грудь.
Могут сделать мастэктомию:
- Когда женщину нельзя вылечить с помощью операции по сохранению груди (лампэктомии), которая позволяет сохранить большую часть груди.
- Если женщина по личным причинам предпочитает мастэктомию операции по сохранению груди.
- Для женщин с очень высоким риском повторного рака груди, которые иногда выбирают двойную мастэктомию (удаление обеих молочных желез).
Виды мастэктомий
Существует несколько различных типов мастэктомии, в зависимости от того, как проводится операция и сколько ткани удаляется.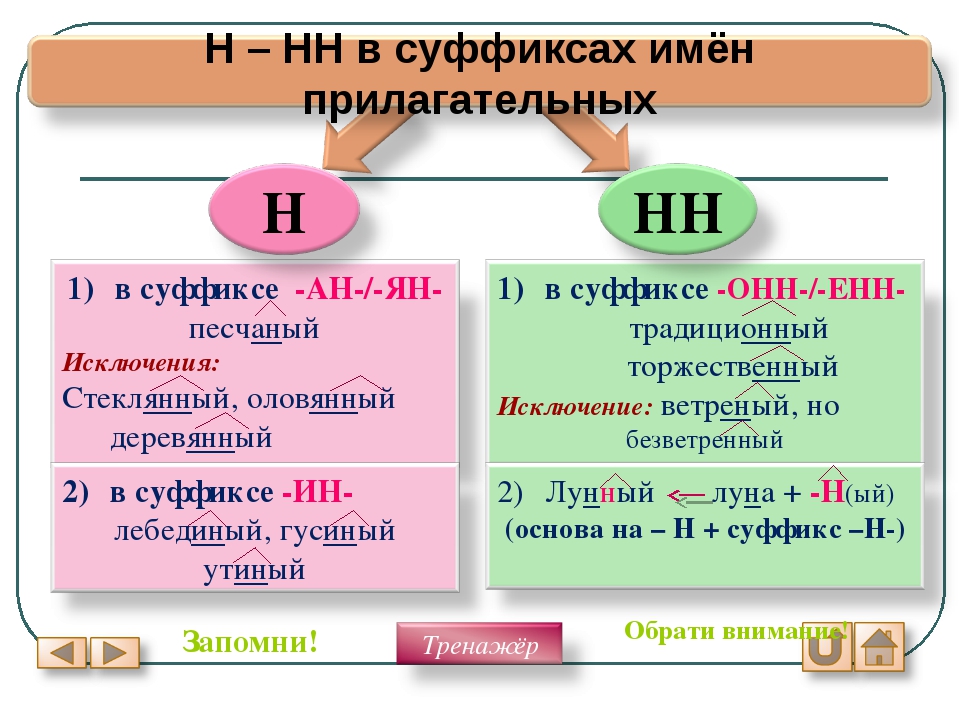
Простая (или тотальная) мастэктомия
В ходе этой процедуры хирург удаляет всю грудь, включая сосок, ареолу, фасцию (покрытие) большой грудной мышцы (основной грудной мышцы) и кожу. Несколько подмышечных лимфатических узлов могут быть удалены как часть биопсии сторожевого лимфатического узла в зависимости от ситуации.Большинство женщин в случае госпитализации могут вернуться домой на следующий день.
Радикальная мастэктомия модифицированная
Модифицированная радикальная мастэктомия сочетает в себе простую мастэктомию с удалением лимфатических узлов под рукой (так называемая диссекция подмышечных лимфатических узлов).
Радикальная мастэктомия
В настоящее время эта обширная операция проводится редко. Хирург удаляет всю грудь, подмышечные лимфатические узлы и грудные мышцы под грудью.Эта операция когда-то была очень распространенной, но менее обширная операция (такая как модифицированная радикальная мастэктомия) оказалась столь же эффективной и с меньшим количеством побочных эффектов. Эта операция может быть сделана, если опухоль прорастает в грудные мышцы.
Эта операция может быть сделана, если опухоль прорастает в грудные мышцы.
Кожесохраняющая мастэктомия
При этой процедуре остается большая часть кожи на груди. Удаляются только ткань груди, соски и ареола. Количество удаляемой ткани груди такое же, как и при простой мастэктомии.Имплантаты или ткани из других частей тела могут использоваться во время операции для восстановления груди.
Многие женщины предпочитают мастэктомию с сохранением кожи, потому что она дает преимущество в виде меньшего количества рубцовой ткани и более естественной реконструированной груди. Но он может не подходить для больших опухолей или опухолей, расположенных близко к поверхности кожи.
Риск местного рецидива рака при этом типе мастэктомии такой же, как и при других типах мастэктомии.
Эксперты рекомендовали, чтобы мастэктомия с сохранением кожи проводилась командой хирургов-маммологов, имеющих большой опыт в этой процедуре.
Мастэктомия с сохранением сосков
Мастэктомия с сохранением сосков похожа на мастэктомию с сохранением кожи в том смысле, что ткань груди удаляется, а кожа груди сохраняется. Но в этой процедуре сосок и ареола остаются на месте. После этого может быть произведена реконструкция груди. Во время процедуры хирург часто удаляет ткань груди под соском и ареолой, чтобы проверить наличие раковых клеток. Если в этой ткани обнаружен рак, необходимо удалить сосок и ареолу.
Но в этой процедуре сосок и ареола остаются на месте. После этого может быть произведена реконструкция груди. Во время процедуры хирург часто удаляет ткань груди под соском и ареолой, чтобы проверить наличие раковых клеток. Если в этой ткани обнаружен рак, необходимо удалить сосок и ареолу.
Этот тип мастэктомии чаще подходит женщинам с небольшой начальной стадией рака, удаленной (более 2 см) от соска и ареолы, без признаков рака кожи или соска.
Как и в любой операции, здесь есть риски. После операции сосок может не иметь хорошего кровоснабжения, из-за чего ткань сжимается или деформируется. Поскольку нервы также перерезаются, соски часто могут почти не ощущаться. Если у женщины грудь больше, сосок может выглядеть неуместно после реконструкции груди.В результате многие врачи считают, что эту операцию лучше всего проводить женщинам с маленькой и средней грудью. Эта процедура оставляет меньше видимых шрамов, но при этом существует риск оставить больше ткани груди, чем при других формах мастэктомии. Это может привести к более высокому риску развития рака, чем при сохранении кожи или простой мастэктомии. Однако улучшение техники помогло снизить этот риск, и риск рецидива рака в той же области примерно такой же, как и при других типах мастэктомии.Большинство экспертов считают мастэктомию с сохранением сосков приемлемым методом лечения рака груди в определенных случаях.
Это может привести к более высокому риску развития рака, чем при сохранении кожи или простой мастэктомии. Однако улучшение техники помогло снизить этот риск, и риск рецидива рака в той же области примерно такой же, как и при других типах мастэктомии.Большинство экспертов считают мастэктомию с сохранением сосков приемлемым методом лечения рака груди в определенных случаях.
Как и в случае мастэктомии с сохранением кожи, эксперты также рекомендовали, чтобы этот тип мастэктомии проводился командой хирургов-маммологов, имеющих большой опыт в этой процедуре.
Двойная мастэктомия
Когда удаляются обе груди, это называется двойной (или двусторонней) мастэктомией . Двойная мастэктомия иногда выполняется как операция по снижению риска (или профилактика) для женщин с очень высоким риском развития рака груди, например, с мутацией гена BRCA .Большинство из этих мастэктомий представляют собой простые мастэктомии, но некоторые из них могут не вызывать сосков. Бывают и другие ситуации, когда двойная мастэктомия может быть сделана как часть плана лечения рака груди у женщин. Это делается после тщательного рассмотрения и обсуждения между пациентом и его командой по лечению рака.
Бывают и другие ситуации, когда двойная мастэктомия может быть сделана как часть плана лечения рака груди у женщин. Это делается после тщательного рассмотрения и обсуждения между пациентом и его командой по лечению рака.
Кто может получить мастэктомию?
Многие женщины с раком на ранней стадии могут выбирать между операцией по сохранению груди (BCS) и мастэктомией. Вы можете предпочесть мастэктомию как способ «как можно быстрее избавиться от рака».«Но факт в том, что в большинстве случаев мастэктомия не дает вам больше шансов на долгосрочное выживание по сравнению с BCS. Исследования тысяч женщин за более чем 20 лет показывают, что когда BCS выполняется вместе с радиацией, результат то же самое, что и мастэктомия.
Мастэктомия может быть рекомендована, если вы:
- Не могут пройти лучевую терапию
- Предпочел бы более обширную операцию вместо лучевой терапии
- Проходили ранее лучевую терапию груди
- Уже прошли BCS с повторным иссечением, которое не привело к полному удалению рака
- Наличие двух или более раковых участков в разных квадрантах одной и той же молочной железы (мультицентрических), которые недостаточно близки, чтобы их можно было удалить вместе без слишком сильного изменения внешнего вида груди
- Имеете опухоль размером более 5 см (2 дюймов) в поперечнике или опухоль, размер которой превышает размер вашей груди.

- Беременны и нуждаются в лучевой терапии во время беременности (существует риск причинения вреда плоду)
- Наличие генетического фактора, такого как мутация BRCA , который может увеличить вероятность второго рака
- У вас серьезное заболевание соединительной ткани, такое как склеродермия или волчанка, которое может сделать вас особенно чувствительным к побочным эффектам лучевой терапии.
- Воспалительный рак груди
Для женщин, которые беспокоятся о возвращении рака груди, важно понимать, что мастэктомия вместо операции по сохранению груди плюс лучевая терапия только снижает риск развития второго рака груди в той же груди.Это не снижает вероятность рецидива рака в других частях тела, в том числе в противоположной груди.
Операция по реконструкции груди после мастэктомии
После мастэктомии женщина может подумать о том, чтобы восстановить грудной бугорок, чтобы восстановить внешний вид груди. Это называется реконструкцией груди. Хотя каждый случай индивидуален, большинству пациентов, перенесших мастэктомию, можно провести реконструкцию. Реконструкция может быть проведена одновременно с мастэктомией или позже.
Это называется реконструкцией груди. Хотя каждый случай индивидуален, большинству пациентов, перенесших мастэктомию, можно провести реконструкцию. Реконструкция может быть проведена одновременно с мастэктомией или позже.
Если вы подумываете о реконструктивной хирургии, рекомендуется обсудить это с хирургом и пластическим хирургом перед мастэктомией. . Это позволяет хирургическим бригадам спланировать наиболее подходящее для вас лечение, даже если вы подождете и сделаете реконструктивную операцию позже. Страховые компании обычно покрывают реконструкцию груди, но вы должны уточнить в своей страховой компании, что покрывается.
Некоторые женщины предпочитают не делать реконструктивную операцию.Ношение протеза груди (форма груди) — это вариант для женщин, которые хотят иметь форму груди под одеждой без хирургического вмешательства. Некоторым женщинам тоже комфортно, если вы просто «не сойдетесь».
Восстановление после мастэктомии
Как правило, женщины после мастэктомии остаются в больнице на 1-2 ночи, а затем уходят домой. Сколько времени потребуется для восстановления после операции, зависит от того, какие процедуры были выполнены, и некоторым женщинам может потребоваться помощь дома. Большинство женщин должны быть достаточно функциональными после возвращения домой и часто могут вернуться к своей обычной деятельности в течение примерно 4 недель.Время восстановления больше, если также была произведена реконструкция груди, и могут потребоваться месяцы, чтобы вернуться к полной активности после некоторых процедур.
Сколько времени потребуется для восстановления после операции, зависит от того, какие процедуры были выполнены, и некоторым женщинам может потребоваться помощь дома. Большинство женщин должны быть достаточно функциональными после возвращения домой и часто могут вернуться к своей обычной деятельности в течение примерно 4 недель.Время восстановления больше, если также была произведена реконструкция груди, и могут потребоваться месяцы, чтобы вернуться к полной активности после некоторых процедур.
Спросите у своей бригады, как ухаживать за местом проведения операции и рукой. Обычно вы и ваши опекуны получают письменные инструкции по уходу после операции. Эти инструкции обычно включают:
- Как ухаживать за местом операции и перевязкой
- Как ухаживать за дренажем, если он у вас есть (это пластиковая или резиновая трубка, выходящая из места операции, прикрепленная к мягкому резиновому шарику, который собирает жидкость, образующуюся во время заживления)
- Как определить, начинается ли заражение
- Купание и душ после операции
- Когда звонить врачу или медсестре
- Когда снова начать использовать руку и как делать упражнения для рук, чтобы предотвратить скованность
- Когда снова можно будет носить бюстгальтер
- Когда начинать использовать протез и какой тип
- Использование лекарств, включая обезболивающие и, возможно, антибиотики
- Любые ограничения деятельности
- Чего ожидать в отношении ощущений или онемения в груди и руке
- Чего ожидать в отношении восприятия образа тела
- Когда обращаться к врачу для повторного осмотра
- Направление к добровольцу по программе Reach To Recovery.
 Благодаря нашей программе Reach To Recovery специально обученный волонтер, перенесший рак груди, может предоставить информацию, утешение и поддержку.
Благодаря нашей программе Reach To Recovery специально обученный волонтер, перенесший рак груди, может предоставить информацию, утешение и поддержку.
Возможные побочные эффекты мастэктомии
Кровотечение и инфекция в месте операции возможны при любых операциях. Побочные эффекты мастэктомии могут зависеть от типа перенесенной мастэктомии (сложные операции, как правило, имеют больше побочных эффектов). Побочные эффекты могут включать:
- Боль или болезненность в месте операции
- Отек в месте операции
- Скопление крови в ране (гематоме)
- Скопление прозрачной жидкости в ране (серома)
- Ограниченное движение руки или плеча
- Онемение груди или плеча
- Нейропатическая (нервная) боль (иногда описываемая как жгучая или стреляющая боль) в грудной стенке, подмышке и / или руке, которая не проходит со временем.Его также называют болевым синдромом после мастэктомии или PMPS.
- При удалении подмышечных лимфатических узлов могут возникнуть другие побочные эффекты, например лимфедема.

Лечение после мастэктомии
Некоторым женщинам после мастэктомии могут назначить другие виды лечения, например гормональную терапию, чтобы снизить риск рецидива рака. Некоторым женщинам может потребоваться химиотерапия или таргетная терапия после операции. В таком случае лучевую терапию и / или гормональную терапию обычно откладывают до завершения химиотерапии.Поговорите со своим врачом о том, чего ожидать.
Хирургия рака горла | Что такое операция при раке горла?
Исследования показали, что люди с раком головы и шеи, которые проходят лечение в центрах, где проводится много операций по поводу рака головы и шеи, как правило, живут дольше. И b из-за сложного типа операций, наряду с необходимостью координации между специалистами по раку для составления полного плана лечения, очень важно иметь хирурга и онкологический центр, у которых есть опыт лечения этих видов рака.
Бросить курить до операции по поводу рака гортани и гортани
Если вы курите, вам следует бросить курить. Курение во время лечения рака связано с плохим заживлением ран, большим количеством побочных эффектов и меньшей пользой от лечения, что может повысить риск рецидива рака (рецидива). Курение после лечения также может увеличить шанс заболеть новым раком. Бросить курить навсегда (до начала лечения, если возможно) — лучший способ повысить ваши шансы на выживание. Бросить никогда не поздно. Чтобы получить помощь, см. Раздел «Как бросить курить».
Какая операция проводится для лечения рака гортани или гортани?
Хирургия обычно используется для лечения рака гортани и гортани. В зависимости от типа, стадии, местоположения рака и других пораженных тканей могут использоваться различные операции для удаления рака, а иногда и других тканей около гортани или гортани. Практически во всех операциях план состоит в том, чтобы удалить весь рак вместе с ободком (краем) здоровой ткани вокруг него.
Хирургическое вмешательство может быть единственным методом лечения, необходимым при некоторых ранних стадиях рака. Его также можно использовать вместе с другими видами лечения, такими как химиотерапия или лучевая терапия, для более поздних стадий рака.
После удаления рака может быть проведена реконструктивная операция, чтобы изменить внешний вид и улучшить работу измененных участков.
Эндоскопическая хирургия
Для этой операции: эндоскоп вводится в горло, чтобы найти опухоль. Эндоскоп представляет собой длинную тонкую трубку с лампой и камерой на конце.Используя камеру, врач может увидеть опухоль и пропустить через эндоскоп длинные хирургические инструменты, чтобы найти, провести биопсию и лечить некоторые ранние стадии рака гортани. Исследования показали, что при раке гортани на ранней стадии эндоскопическая хирургия может быть столь же эффективной, как и лучевая терапия.
Зачистка голосовых связок
Если рак или предраковое заболевание ограничиваются поверхностью голосовых связок, этот тип хирургии может удалить рак и поверхностные слои ткани на голосовых связках. Большинство людей могут снова нормально говорить после этой операции.
Большинство людей могут снова нормально говорить после этой операции.
Лазерная хирургия
Лазеры также можно использовать через эндоскоп. Их можно использовать для иссечения (вырезания) опухоли. Иногда это называют трансоральным лазером микрохирургии (TLM) .
Ларингэктомия
Ларингэктомия — это удаление части или всей гортани (голосового аппарата). Он включает в себя надрез (надрез) на внешней стороне шеи над областью адамова яблока.
Частичная ларингэктомия: Небольшие виды рака гортани часто можно лечить, удаляя только часть голосового аппарата. Существуют разные типы частичной ларингэктомии, но все они преследуют одну и ту же цель: удалить весь рак, оставив при этом как можно большую часть гортани.
При надгортанной ларингэктомии удаляется только часть гортани над голосовыми связками. Эту процедуру можно использовать для лечения некоторых видов рака надгортанника, и после этого вы сможете нормально говорить.
При небольшом раке голосовых связок хирург может удалить опухоль, удалив только одну сторону гортани (одну голосовую связку) и оставив другую позади. Это называется гемиларингэктомией . Некоторая способность говорить остается после этой операции.
Тотальная ларингэктомия: Эта процедура удаляет всю гортань. Затем трахея (дыхательное горло) выводится через кожу передней части шеи в виде стомы (или отверстия), через которое вы дышите (см. Рисунок ниже).Это называется трахеостомией . Если удалить всю гортань, вы больше не сможете говорить так, как раньше, но вы сможете научиться говорить другими способами. (См. «Жизнь как выживший после рака гортани или гортани»). Связь между горлом и пищеводом (глотательная трубка) обычно не нарушается, поэтому вы можете глотать пищу и жидкости так же, как перед операцией.
Иллюстрации с разрешения Фонда Майо.Из «Заглядывая в будущее . .. Путеводитель по ларингеэктомии» Р.Л. Кейта и др., Нью-Йорк, Thieme-Stratton, Inc., авторские права принадлежат Mayo Foundation, 1984.
.. Путеводитель по ларингеэктомии» Р.Л. Кейта и др., Нью-Йорк, Thieme-Stratton, Inc., авторские права принадлежат Mayo Foundation, 1984.
Полная или частичная фарингэктомия
Операция по удалению всей или части глотки (горла) называется фарингэктомией. Эту операцию можно использовать для лечения рака гортани. Часто гортань удаляют вместе с гипофаринксом. После операции вам может потребоваться реконструктивная операция, чтобы восстановить эту часть горла и улучшить вашу способность глотать.
Удаление лимфатических узлов
Рак гортани и гортани может распространяться на лимфатические узлы шеи. Если ваш врач считает, что распространение лимфатических узлов вероятно, лимфатические узлы (и другие близлежащие ткани) могут быть удалены с вашей шеи. Эта операция, называемая рассечением шеи , часто проводится одновременно с операцией по удалению основной опухоли. Это может быть необходимо, чтобы быть уверенным, что все лимфатические узлы, которые могут содержать рак, удалены. Врачи определяют вероятность распространения рака на лимфатические узлы, основываясь на размере и расположении опухоли, а также на том, выглядят ли лимфатические узлы увеличенными или ненормальными при визуализации.
Врачи определяют вероятность распространения рака на лимфатические узлы, основываясь на размере и расположении опухоли, а также на том, выглядят ли лимфатические узлы увеличенными или ненормальными при визуализации.
Двумя наиболее распространенными формами рассечения шеи являются комплексное рассечение шеи и менее обширное избирательное рассечение шеи. Они различаются количеством удаляемой ткани шеи.
- Комплексное рассечение шеи : Некоторые нервы, вены и мышцы могут быть удалены, но при этом удалены все лимфатических узлов на шее.
- Выборочное рассечение шеи : Во время этого типа рассечения шеи не затрагиваются ни нервы, ни вены, ни мышцы, и удаляются только лимфатические узлы в выбранных частях шеи.Этот тип хирургии удаляет меньше нормальных структур, чтобы поддерживать нормальную работу плеча и шеи.
Тиреоидэктомия
Иногда
рак распространяется на щитовидную железу, и ее необходимо удалить полностью или частично. Щитовидная железа располагается в передней части шеи и обвивается по бокам трахеи (дыхательного горла). Он вырабатывает гормоны, которые контролируют ваш метаболизм и то, как ваше тело использует кальций.
Щитовидная железа располагается в передней части шеи и обвивается по бокам трахеи (дыхательного горла). Он вырабатывает гормоны, которые контролируют ваш метаболизм и то, как ваше тело использует кальций.
Если удалить всю щитовидную железу, ваше тело больше не сможет вырабатывать необходимый гормон щитовидной железы.В этом случае вы должны принять таблетки гормона щитовидной железы (левотироксин), чтобы восполнить потерю естественного гормона.
Реконструктивная хирургия
Эти операции могут быть выполнены, чтобы помочь восстановить структуру или функцию в областях, затронутых операцией по удалению рака.
Кожно-мышечные лоскуты: Иногда можно частично удалить мышцу и прикрепленный кусок кожи в области, близкой к горлу, например на груди (лоскут большой грудной мышцы) и повернутый вверх, чтобы восстановить или восстановить часть вашего горла.
Свободные лоскуты: С развитием микрососудистой хирургии (сшивание мелких кровеносных сосудов под микроскопом) у хирургов появилось гораздо больше возможностей для реконструкции. Ткани других частей вашего тела, такие как кусок кишечника или кусок мышцы руки, можно использовать для замены частей горла.
Ткани других частей вашего тела, такие как кусок кишечника или кусок мышцы руки, можно использовать для замены частей горла.
Трахеостомия
Трахеостомия выполняется, когда трахея (дыхательное горло) соединяется с отверстием (стомой) в передней части шеи, чтобы помочь человеку дышать, позволяя воздуху входить и выходить из легких через это отверстие.Его можно использовать в определенных случаях.
Например, после частичной ларингэктомии или фарингэктомии может потребоваться временная (краткосрочная) трахеостомия, чтобы защитить дыхательные пути во время восстановления после операции. Для этого небольшая пластиковая трубка (трахеостомическая трубка ; сокращенно от трахеостомической трубки) вводится в трахею через отверстие в передней части шеи. Трубка остается на месте в течение короткого времени и удаляется, когда она больше не нужна. Затем вы дышите через рот и нос, как раньше.
Как описано выше, после полной ларингэктомии необходима постоянная трахеостомия. В этом случае отверстие в трахее прикрепляется к отверстию в коже в передней части шеи. Может потребоваться трахеостомическая трубка или крышка стомы, чтобы отверстие для трахеостомы оставалось открытым. Вы будете дышать через это отверстие, а не через рот и нос.
В этом случае отверстие в трахее прикрепляется к отверстию в коже в передней части шеи. Может потребоваться трахеостомическая трубка или крышка стомы, чтобы отверстие для трахеостомы оставалось открытым. Вы будете дышать через это отверстие, а не через рот и нос.
Если рак гортани или гортани блокирует дыхательное горло и слишком велик для полного удаления, можно сделать отверстие, чтобы соединить нижнюю часть трахеи со стомой (отверстием) в передней части шеи, чтобы обойти опухоль и позволить чтобы вам было комфортнее дышать.
Трубка гастростомическая
Рак гортани и гортани может затруднить проглатывание достаточного количества пищи для поддержания полноценного питания и здорового веса. Это может сделать вас слабее и затруднить завершение лечения.
Некоторым людям с раком гортани или гортани может потребоваться установка зонда для кормления (обычно называемого гастростомической трубкой или G-трубки ) перед лечением.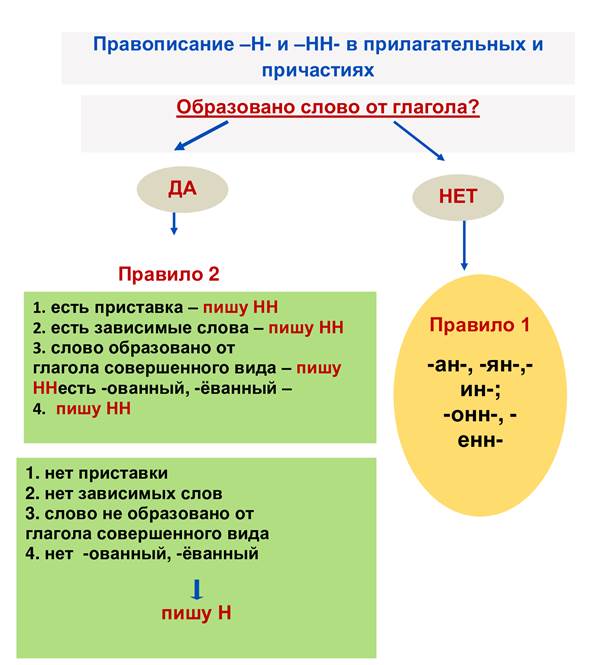 G-трубка вводится через кожу и мышцы живота (живота) прямо в желудок.Трубка часто устанавливается с помощью гибкого инструмента с подсветкой (эндоскопа), который проходит через рот в желудок. Это делается, пока вы находитесь под седативным действием (спите). Когда он вводится через верхнюю эндоскопию, он называется чрескожной эндоскопической гастростомией или PEG-трубкой . Другой вариант — вставить трубку во время операции. После этого жидкое питание и лекарства можно вводить прямо в желудок через зонд.
G-трубка вводится через кожу и мышцы живота (живота) прямо в желудок.Трубка часто устанавливается с помощью гибкого инструмента с подсветкой (эндоскопа), который проходит через рот в желудок. Это делается, пока вы находитесь под седативным действием (спите). Когда он вводится через верхнюю эндоскопию, он называется чрескожной эндоскопической гастростомией или PEG-трубкой . Другой вариант — вставить трубку во время операции. После этого жидкое питание и лекарства можно вводить прямо в желудок через зонд.
Часто гастростомическая трубка нужна только на короткое время, чтобы помочь вам получить достаточно питания во время лечения рака.Трубку часто удаляют, как только вы снова можете проглотить ее после лечения. Важно продолжать глотать, даже если вы получаете большую часть пищи через трубку G. Это помогает поддерживать активность этих мышц и дает вам больше шансов вернуться к нормальному глотанию после завершения лечения.
Возможные риски и побочные эффекты хирургического вмешательства
Все операции сопряжены с определенными рисками, включая образование тромбов, инфекции, осложнения от анестезии и пневмонию. Эти риски обычно низкие, но выше при более сложных операциях.В редких случаях некоторые люди не выживают после операции.
Эти риски обычно низкие, но выше при более сложных операциях.В редких случаях некоторые люди не выживают после операции.
Пациенты, перенесшие ларингэктомию или фарингэктомию, обычно теряют способность нормально говорить. Некоторым людям после операции потребуется трахеостомия. В некоторых случаях менее обширные операции также могут влиять на речь. (Подробнее о речи после операции см. В разделе «Жизнь, пережившая рак гортани или гортани».)
Операции на горле или голосовом аппарате могут привести к постепенному сужению (стенозу) горла или гортани.Иногда из-за этого становится трудно дышать. В этом случае может потребоваться трахеостомия.
Операции на горле или гортани также могут иногда затруднять хорошее глотание. Это может повлиять на то, как вы едите, и может быть достаточно серьезным, чтобы потребовать постоянного зонда для кормления.
Ларингэктомия и фарингэктомия также могут привести к развитию свища (ненормальное отверстие между двумя областями, которые обычно не связаны). Чтобы исправить это, может потребоваться операция.
Чтобы исправить это, может потребоваться операция.
Очень редкое, но серьезное осложнение хирургического вмешательства на шее — разрыв сонной артерии (большой артерии с обеих сторон шеи).
Биопсия сторожевого лимфатического узла — Национальный институт рака
Mehralivand S, van der Poel H, Winter A, et al. Визуализация контрольных лимфатических узлов в урологической онкологии. Трансляционная андрология и урология 2018; 7 (5): 887-902.
[Аннотация PubMed]Ренц М., Дайвер Э., Инглиш Д. и др. Биопсия сторожевого лимфатического узла при раке эндометрия: модели практики среди онкологов-гинекологов в США. Журнал минимально инвазивной гинекологии 10 апреля 2019 г. pii: S1553-4650 (19) 30184-0.
[Аннотация PubMed] Рене Франклин C, Таннер EJ III. Куда мы идем с картированием дозорных лимфатических узлов при гинекологическом раке? Текущие онкологические отчеты 2018; 20 (12): 96.
Chen SL, Iddings DM, Scheri RP, Bilchik AJ. Лимфатическое картирование и анализ сторожевых узлов: современные концепции и приложения. CA: Онкологический журнал для врачей 2006; 56 (5): 292–309.
[Аннотация PubMed]Krag DN, Anderson SJ, Julian TB, et al. Резекция сторожевого лимфатического узла в сравнении с традиционной диссекцией подмышечных лимфатических узлов у пациентов с клинически отрицательными лимфатическими узлами и раком груди: общие данные о выживаемости из рандомизированного исследования фазы 3 NSABP B-32. Ланцет онкологии 2010; 11 (10): 927–933.
[Аннотация PubMed] Джулиано А.Е., Хант К.К., Баллман К.В. и др.Подмышечная диссекция по сравнению с отсутствием подмышечной диссекции у женщин с инвазивным раком груди и метастазами в сторожевые узлы: рандомизированное клиническое испытание. JAMA: Журнал Американской медицинской ассоциации 2011; 305 (6): 569–575.
JAMA: Журнал Американской медицинской ассоциации 2011; 305 (6): 569–575.
Джулиано А.Е., Баллман К.В., Макколл Л. и др. Влияние подмышечной диссекции по сравнению с отсутствием подмышечной диссекции на 10-летнюю общую выживаемость среди женщин с инвазивным раком груди и метастазами в сторожевые узлы: рандомизированное клиническое исследование ACOSOG Z0011 (Alliance). JAMA 2017; 318 (10): 918-926.
[Аннотация PubMed]Valsecchi ME, Silbermins D, de Rosa N, Wong SL, Lyman GH. Лимфатическое картирование и биопсия сторожевого лимфатического узла у пациентов с меланомой: метаанализ. Журнал клинической онкологии 2011; 29 (11): 1479–1487.
[Аннотация PubMed] Фариес МБ, Томпсон Дж. Ф., Кокран А. Дж. И др. Завершение вскрытия или наблюдение за метастазами в сторожевые узлы при меланоме. Медицинский журнал Новой Англии 2017; 376 (23): 2211-2222.
Медицинский журнал Новой Англии 2017; 376 (23): 2211-2222.
Просмотрите и удалите свои устройства, связанные с покупками Apple ID
Управляйте списком устройств, которые могут загружать и воспроизводить предметы, купленные с помощью Apple ID.
Когда вы подписываетесь на услуги Apple или покупаете контент у Apple, устройство, которое вы используете, связывается с вашим Apple ID.Вы можете удалить связанное устройство в следующих ситуациях:
- Если вы достигли своего лимита ассоциаций и хотите добавить новую.
- Если вы не можете повторно загрузить покупки из App Store, приложения Apple TV, iTunes Store и других сервисов Apple.

- Если вы хотите продать или отдать связанное устройство.
Используйте Mac или ПК для просмотра или удаления связанных устройств
- Откройте на Mac приложение Apple Music.Или на своем ПК откройте iTunes для Windows.
- В строке меню выберите «Учетная запись»> «Просмотреть мою учетную запись». Возможно, вам потребуется войти в систему, используя свой Apple ID.
- Щелкните «Управление устройствами». Если с вашим Apple ID не связано ни одно устройство, вы не увидите этот раздел.
- Если вы хотите удалить устройство, нажмите «Удалить». Если не удается удалить устройство, выйдите из своего Apple ID на этом устройстве и повторите попытку. Если удалить его по-прежнему не удается, возможно, придется подождать до 90 дней, чтобы связать устройство с другим идентификатором Apple ID.
Удалите связанный iPhone, iPad или iPod touch
- Коснитесь «Настройки», коснитесь своего имени, затем коснитесь «Мультимедиа и покупки».

- Нажмите «Просмотреть учетную запись».
- Прокрутите вниз и коснитесь «Удалить это устройство».
Подробнее о связанных устройствах
Вы можете иметь десять устройств (не более пяти компьютеров), связанных с вашим Apple ID, для совершения покупок одновременно.
При попытке связать устройство, которое было ранее связано, вы можете увидеть сообщение: «Это устройство связано с другим идентификатором Apple ID. Вы не можете связать это устройство с другим идентификатором Apple ID в течение [количество] дней». Возможно, вам придется подождать до 90 дней, чтобы связать устройство с другим идентификатором Apple ID.
Этот список связанных устройств не совпадает со списком устройств, на которые вы в настоящее время вошли с помощью своего Apple ID. Вы можете увидеть, где вы вошли, на странице своей учетной записи Apple ID.
Информация о продуктах, произведенных не Apple, или о независимых веб-сайтах, не контролируемых и не проверенных Apple, предоставляется без рекомендаций или одобрения.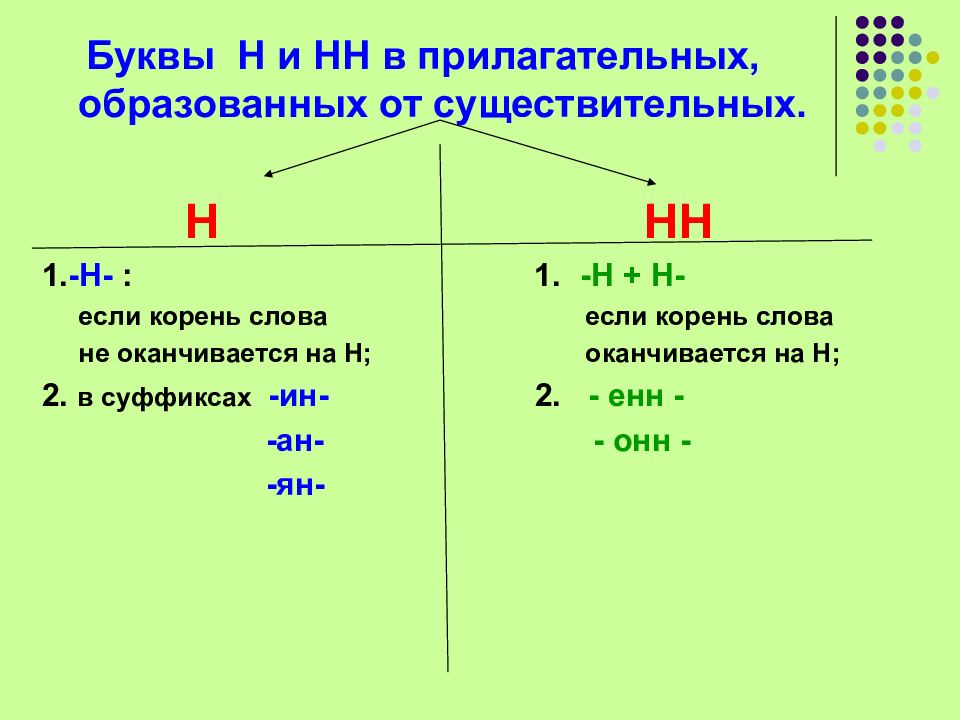 Apple не несет ответственности за выбор, работу или использование сторонних веб-сайтов или продуктов. Apple не делает никаких заявлений относительно точности или надежности сторонних веб-сайтов.Свяжитесь с продавцом для получения дополнительной информации.
Apple не несет ответственности за выбор, работу или использование сторонних веб-сайтов или продуктов. Apple не делает никаких заявлений относительно точности или надежности сторонних веб-сайтов.Свяжитесь с продавцом для получения дополнительной информации.
Дата публикации:
Удаление приложений на iPhone, iPad и iPod touch
Узнайте, как удалять приложения на iPhone, iPad и iPod touch.
Как удалить приложение
- Нажмите и удерживайте приложение.

- Нажмите «Удалить приложение».
- Нажмите «Удалить приложение», затем нажмите «Удалить» для подтверждения.
Имейте в виду, что некоторые встроенные приложения Apple нельзя удалить с вашего устройства, поэтому вы можете не увидеть возможность удаления приложения.Вот список встроенных приложений Apple, которые вы можете удалить со своего устройства. Если вы не можете удалить приложение, созданное не Apple, отключите родительский контроль, а затем попробуйте удалить приложение еще раз.
Если вы коснетесь и удерживаете приложение на главном экране, и приложения начинают покачиваться:
- Коснитесь значка «Удалить» в верхнем левом углу приложения.
- Нажмите «Удалить приложение», затем нажмите «Удалить» для подтверждения.
- Нажмите Готово.
Узнать больше
- В iOS 14 вместо удаления приложений вы можете удалять приложения с главного экрана, чтобы они отображались только в вашей библиотеке приложений.
 Узнайте больше об использовании библиотеки приложений.
Узнайте больше об использовании библиотеки приложений. - Если вы удалите приложение, оно не отменит подписки внутри приложения, которые у вас могли быть. При удалении приложения вы можете увидеть параметр «Отменить подписку». Узнайте, как отменить подписку.
Информация о продуктах, произведенных не Apple, или о независимых веб-сайтах, не контролируемых и не проверенных Apple, предоставляется без рекомендаций или одобрения.Apple не несет ответственности за выбор, работу или использование сторонних веб-сайтов или продуктов. Apple не делает никаких заявлений относительно точности или надежности сторонних веб-сайтов. Свяжитесь с продавцом для получения дополнительной информации.
Дата публикации:
Что такое мастэктомия?
Leer esta página en español
Мастэктомия — это удаление всей груди.Существует пять различных типов мастэктомии: «простая» или «полная» мастэктомия, модифицированная радикальная мастэктомия, радикальная мастэктомия, частичная мастэктомия и подкожная (с сохранением сосков) мастэктомия.
«Простая» или «полная» мастэктомия
Простая или тотальная мастэктомия концентрируется на самой ткани груди:
- Хирург удаляет всю грудь.
- Хирург не выполняет диссекцию подмышечных лимфатических узлов (удаление лимфатических узлов в области подмышек).Однако иногда лимфатические узлы удаляют, потому что они находятся в ткани груди, взятой во время операции.
- Мышцы под грудью не удаляются.
Простая мастэктомия
Кому обычно делают простую или полную мастэктомию?
Простая или полная мастэктомия подходит для женщин с множественными или большими участками протоковой карциномы in situ (DCIS) и для женщин, которым требуется профилактическая мастэктомия, то есть удаление груди для предотвращения любой возможности возникновения рака груди.
Модифицированная радикальная мастэктомия
Модифицированная радикальная мастэктомия включает удаление как ткани груди, так и лимфатических узлов:
- Хирург удаляет всю грудь.
- Выполняется диссекция подмышечных лимфатических узлов, во время которой удаляются I и II уровни подмышечных лимфатических узлов (B и C на иллюстрации).
- Мышцы под грудью не удаляются.
Модифицированная радикальная мастэктомия
Кто обычно получает модифицированную радикальную мастэктомию?
Большинство людей с инвазивным раком груди, решивших сделать мастэктомию, получат модифицированную радикальную мастэктомию, чтобы можно было исследовать лимфатические узлы.Исследование лимфатических узлов помогает определить, не распространились ли раковые клетки за пределы груди.
Радикальная мастэктомия
Радикальная мастэктомия — самый распространенный вид мастэктомии:
- Хирург удаляет всю грудь.
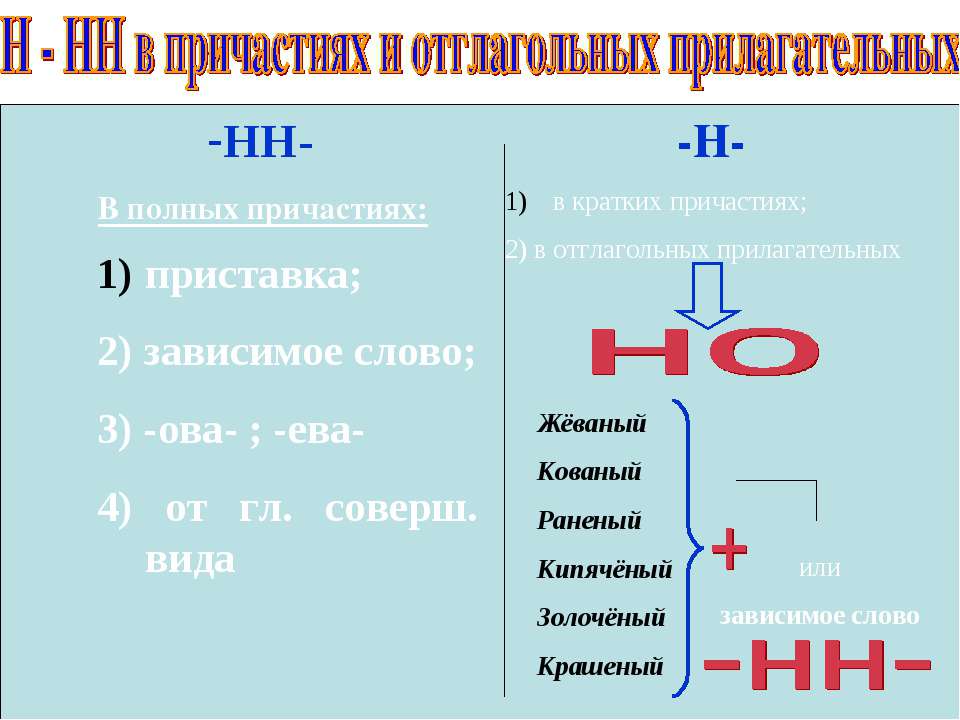
- Удаляются уровни I, II и III подмышечных лимфатических узлов (B, C и D на иллюстрации).
- Хирург также удаляет мышцы грудной стенки под грудью.
Радикальная мастэктомия
Кому обычно делают радикальную мастэктомию?
Сегодня радикальная мастэктомия рекомендуется только тогда, когда рак груди распространился на грудные мышцы под грудью.Хотя в прошлом это было обычным делом, радикальная мастэктомия в настоящее время выполняется редко, потому что в большинстве случаев модифицированная радикальная мастэктомия оказалась столь же эффективной и менее уродливой.
Частичная мастэктомия
Частичная мастэктомия — это удаление раковой части ткани груди и некоторых нормальных тканей вокруг нее. Хотя лампэктомия технически является формой частичной мастэктомии, при частичной мастэктомии удаляется больше ткани, чем при лампэктомии.
Мастэктомия с сохранением сосков
Во время мастэктомии с сохранением сосков вся ткань груди удаляется, а сосок остается.
Эта статья была полезной? Да / Нет Эта статья была полезной?
Знаете ли вы, что Breastcancer.org является некоммерческой организацией? Пожертвования частных лиц позволяют нам публиковать самую надежную, полную и актуальную информацию о раке груди. Пожалуйста, сделайте пожертвование онлайн сегодня или отправьте сообщение HELPBCO на номер 243725 , чтобы сделать пожертвование через мобильное устройство. Могут применяться тарифы на передачу сообщений и данных.
Последнее изменение 29 октября 2020 г., 11:53
Рак груди: лимфедема после лечения
Лимфедема — это проблема, которая может возникнуть после хирургического вмешательства при удалении лимфатических узлов. Лимфедема может возникнуть через месяцы или годы после лечения. Это хроническое (продолжающееся) заболевание, от которого нет лечения. Но можно предпринять шаги, чтобы предотвратить его начало и уменьшить или облегчить симптомы. Если не лечить, лимфедема может ухудшиться.Немедленное лечение может снизить риск инфекций и осложнений.
Но можно предпринять шаги, чтобы предотвратить его начало и уменьшить или облегчить симптомы. Если не лечить, лимфедема может ухудшиться.Немедленное лечение может снизить риск инфекций и осложнений.
Что такое лимфатическая система?
Лимфатическая система — это сеть крошечных сосудов и небольших бобовидных органов, называемых лимфатическими узлами, которые переносят лимфу по всему телу. Лимфа — это прозрачная бесцветная жидкость, содержащая несколько клеток крови. Он начинается во многих органах и тканях. Лимфатическая система — это часть вашей иммунной системы. Он помогает защитить и поддерживать водный баланс вашего тела, фильтруя и отводя лимфу и продукты жизнедеятельности из каждой области тела.Лимфатическая система также помогает организму бороться с инфекцией.
Как возникает лимфедема
Во время операции по поводу рака часто удаляют близлежащие лимфатические узлы. Это нарушает отток лимфы, что может привести к отеку. Это лимфедема. Лимфедема может поражать одну или обе руки, голову и шею, живот, гениталии или ноги. Отек может усилиться и стать серьезным. Могут развиться кожные язвы или другие проблемы. Пораженные участки также с большей вероятностью могут заразиться.
Отек может усилиться и стать серьезным. Могут развиться кожные язвы или другие проблемы. Пораженные участки также с большей вероятностью могут заразиться.
Часто во время лечения рака груди некоторые или все лимфатические узлы под мышкой подвергаются лучевой терапии.Лимфатические узлы под мышкой также называют подмышечными лимфатическими узлами. Они отводят лимфатические сосуды от верхней части рук, от большей части груди, а также от груди, шеи и области подмышек.
Когда много лимфатических узлов под мышкой было удалено, женщина подвергается более высокому риску лимфедемы на всю оставшуюся жизнь. Лучевая терапия лимфатических узлов под мышкой может вызвать рубцевание и закупорку, что еще больше увеличивает риск лимфедемы. Лимфедема может возникнуть сразу после операции или облучения, спустя месяцы или даже годы.
Типы лимфедемы
Существует несколько типов лимфедемы:
Легкий тип лимфедемы может возникнуть в течение нескольких дней после операции и обычно длится непродолжительное время.

Лимфедема также может возникнуть через 4–6 недель после операции или облучения, а затем исчезнуть со временем.
Самый распространенный тип лимфедемы протекает безболезненно и может медленно развиваться через 18–24 месяцев и более после операции.Без лечения не становится лучше.
Лимфедема может возникнуть в любое время после операции или облучения лимфатических узлов. Риск сохраняется на всю оставшуюся жизнь человека. Лимфедему нельзя вылечить, но с ней можно справиться. Любой отек следует немедленно проверить у врача.
Невозможно узнать, кто заболеет, а кто не заболеет лимфедемой, но есть способы предотвратить это.
Можно ли предотвратить лимфедему?
У женщин, получающих лечение от рака груди, у которых есть хороший уход за кожей и которые после лечения делают физические упражнения, меньше вероятность развития лимфедемы.Новые виды хирургии лимфатических узлов также помогли снизить риск лимфедемы.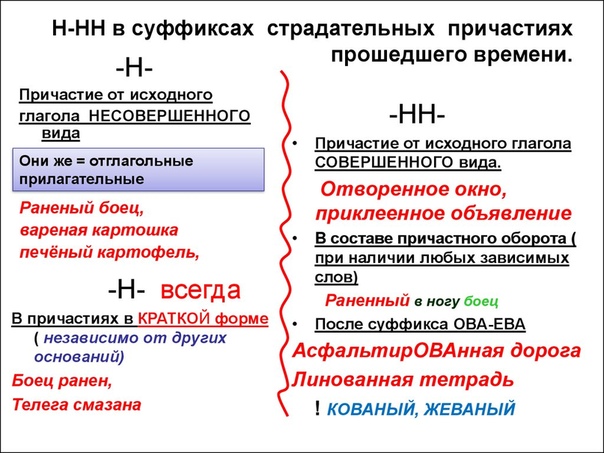 Но нет надежного способа предотвратить лимфедему.
Но нет надежного способа предотвратить лимфедему.
Симптомы лимфедемы
Основным признаком лимфедемы после лечения рака груди является отек руки на той стороне, где были удалены лимфатические узлы. Размер отека может быть разным. У некоторых людей может быть сильная опухоль (отек), при этом пораженная рука на несколько дюймов больше другой руки. У других будет более легкая форма отека, при этом пораженная рука будет немного больше другой руки.
Другие симптомы лимфедемы могут включать:
Ощущение полноты, тяжести или стеснения в руке, груди или подмышечной впадине
Бюстгальтер, одежда или украшения не подходят как обычно
Ноющая или новая боль в руке
Проблемы с сгибанием или движением сустава, например пальцев, запястья, локтя или плеча
Отек руки
Утолщение или изменения кожи
Слабость в руке
Если вы заметили какой-либо из этих симптомов, немедленно обратитесь к своему врачу. Лечение необходимо начинать немедленно, чтобы лимфедема не усугублялась.
Лечение необходимо начинать немедленно, чтобы лимфедема не усугублялась.
Как диагностируется лимфедема?
Нет тестов на лимфедему. Вместо этого ваш лечащий врач спросит о вашей истории болезни и проведет медицинский осмотр. Вас спросят о:
Перенесенные ранее операции
Проблемы после операций
Когда начался отек
Если в прошлом у вас была сильная опухоль (отек)
Какие лекарства вы принимаете
Какие еще у вас заболевания, например высокое кровяное давление, болезни сердца или диабет
Визуализирующие тесты, измерения объема, анализы крови и другие тесты могут использоваться для диагностики лимфедемы.
Лечение лимфедемы
Лечение зависит от серьезности проблемы. Лечение включает в себя способы предотвращения и лечения этого состояния и может включать:
Упражнение.
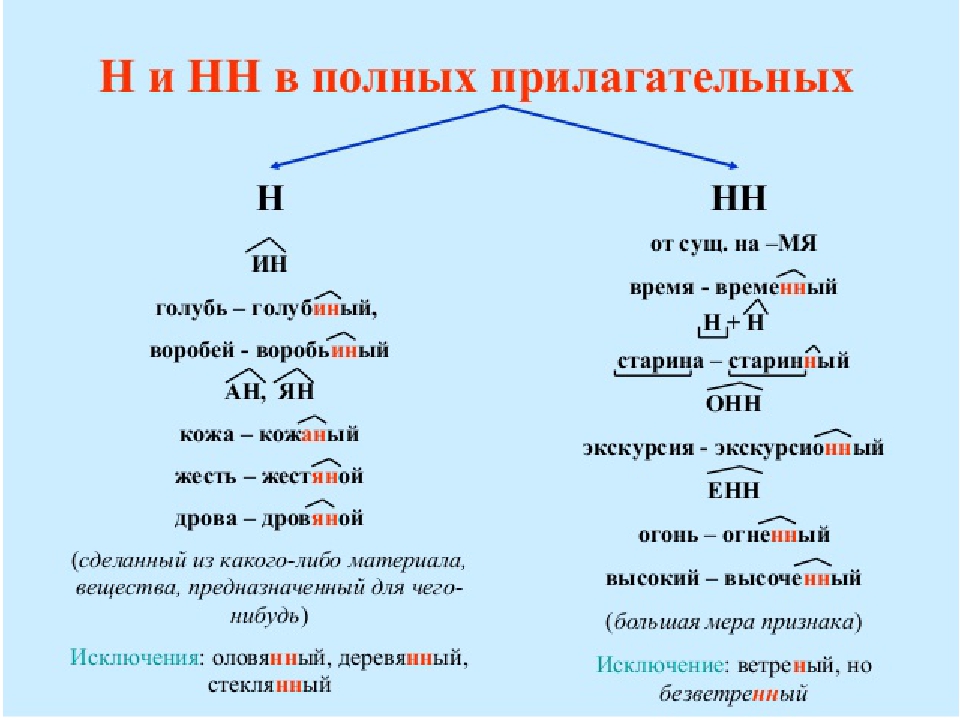 Упражнения помогают улучшить отток лимфы. Ваш врач или физиотерапевт посоветует вам конкретные упражнения.
Упражнения помогают улучшить отток лимфы. Ваш врач или физиотерапевт посоветует вам конкретные упражнения.Бинты. Ношение компрессионного рукава или эластичного бинта может помочь отвести жидкость и предотвратить ее скопление.
Диета и контроль веса.Здоровая диета и контроль массы тела — важная часть лечения.
Держать руку поднятой. Если возможно, поднять руку выше уровня сердца, чтобы сила тяжести могла слить жидкость.
Предотвращение заражения. Важно защитить кожу пораженного участка от высыхания, растрескивания, инфицирования и разрушения кожи. Ваш лечащий врач посоветует вам, как ухаживать за кожей и ногтями, чтобы предотвратить проблемы.
Лечебный массаж. Массаж, проводимый специалистом по лечению лимфедемы, может помочь вывести жидкость из опухшего участка.
Профилактика инфекций и травм
Защита руки на стороне операции очень важна после операции на груди. Плохой дренаж лимфатической системы может сделать эту руку более подверженной риску заражения и менее чувствительной к экстремальным температурам. Помните о действиях, которые слишком сильно давят на пораженную руку.Чтобы защитить руку от травм и заражения, обязательно сделайте следующее:
Плохой дренаж лимфатической системы может сделать эту руку более подверженной риску заражения и менее чувствительной к экстремальным температурам. Помните о действиях, которые слишком сильно давят на пораженную руку.Чтобы защитить руку от травм и заражения, обязательно сделайте следующее:
Попросите сделать инъекции и забор крови на здоровой руке.
Попросите сделать все анализы артериального давления на здоровой руке.
Не носите ночные рубашки или одежду с эластичными манжетами или тугими завязками.
Носите сумку или тяжелые пакеты здоровой рукой.
Будьте очень осторожны и используйте чистую бритву при бритье подмышек.
Предотвратить солнечные ожоги и другие ожоги пораженной руки.
Надевайте перчатки при работе в саду и при использовании сильных бытовых чистящих средств.

Ежедневно очищайте кожу пораженной руки, аккуратно сушите и наносите лосьон.
Регулярно выполняйте утвержденные упражнения для улучшения дренажа.
Придерживайтесь здоровой диеты с низким содержанием натрия.
Избегайте чрезмерно высоких или низких температур на пораженную руку, таких как горячие ванны, сауны, грелки или пакеты со льдом.
Тщательно ухаживайте за ногтями, не режьте и не кусайте кутикулу.
Промойте все порезы водой с мылом, затем наложите антибактериальную мазь и стерильную повязку.
Защищайте пальцы от уколов иглой и острых предметов.При шитье используйте наперсток.
Избегайте энергичных повторяющихся движений, преодолевая сопротивление, таких как тереть, тянуть или толкать пораженной рукой.
Немедленно сообщите своему врачу, если у вас есть какие-либо признаки инфекции, такие как покраснение, боль, жар, увеличенный отек или лихорадка.

Работа с вашим поставщиком медицинских услуг
Поговорите со своим врачом о том, что вы можете сделать, чтобы предотвратить развитие лимфедемы.Сделайте эти меры предосторожности частью своих повседневных привычек и планируйте следовать им до конца своей жизни.
Сравните свои руки и руки. Посмотри на них в зеркало. Узнайте, что для вас нормально, чтобы сразу заметить изменения. Если лимфедема действительно развивается, немедленно сообщите об этом врачу. Есть вещи, которые вы можете сделать, чтобы не усугубить ситуацию.
.
